心房細動の治療
不整脈のなかでも治療対象となることがもっとも多いのが心房細動です。今後さらに高齢化が進むことで、さらなる患者さんの増加が見込まれています。

治療の基本ステップ
発作的に起こる心房細動は、放置すると発作の頻度が増え、持続時間が長くなり、次第に持続性や永続性の心房細動に移行していきます。
●原因
心房細動は、心不全、高血圧、心臓弁膜症(僧帽弁閉鎖不全症など)、心筋梗塞などの循環器疾患を有する患者さんで発症しやすく、貧血、脱水、発熱(感染)、甲状腺機能亢進症、呼吸器疾患など、心房への圧や容量の負荷がかかる他疾患でも発症リスクが高まります。また、不眠や過労、ストレスなども引き金となることが多く、交感神経、副交感神経のどちらかが優位な状態でも発現しやすくなります。
●症状
心房細動は、動悸(心悸亢進)や脈の乱れ感などの症状を訴えることが多いものの、なかには健康診断で偶然に発見されるまで無症状で経過していた人もいます。とくに、高齢者は症状が乏しい傾向にあります。
●治療内容と目的
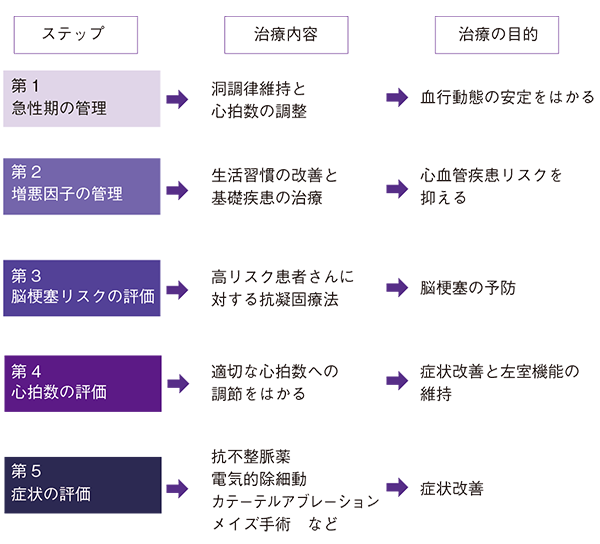
初めて生じた症状を有する心房細動の治療においては、次の4つのステップで考えるのが基本です。
第1ステップとしては、適切な心拍数調節または洞調律維持を行い、血行動態を安定させます。血行動態が悪化している場合は、緊急処置として静脈麻酔下のもとで電気ショックをかけることもあります。
第2ステップとしては、生活習慣の改善と基礎疾患の管理や治療を行います。
第3ステップとしては、脳梗塞のリスク評価とそれに応じた治療(抗凝固療法)を行います。
そのうえで、第4ステップとして、心拍数の調節と自覚症状の改善を個々の患者さんの病態に応じて包括的に行います(表1)。
表1 心房細動の包括管理
【出典】日本循環器学会/日本不整脈心電学会:2024年JCS/JHRSガイドラインフォーカスアップデート版不整脈治療.
https://www.j-circ.or.jp/cms/wp-content/uploads/2024/03/JCS2024_Iwasaki.pdf (2024年8月20日閲覧)
抗凝固療法
薬物治療のファーストラインとして抗凝固療法が推奨されています。心房細動で問題となるのが、血液が心房内に滞ることで血栓ができやすくなり、心原性脳梗塞を起こすリスクが高くなることです。心原性脳梗塞は、ほかの脳梗塞よりも梗塞範囲が広く後遺症が残りやすいのが特徴です。そのため、脳梗塞リスクの評価と抗凝固療法による予防が重要となります。
脳梗塞リスクを評価する方法にCHADS2スコアがあります※2。心不全や高血圧、年齢(75歳以上)、糖尿病、脳卒中/TIAの既往をスコア化したもので、1つ以上当てはまる場合には抗凝固療法が推奨されています。また、該当しない場合でも、その他リスクがある場合には抗凝固療法を考慮します。
●直接作用型経口抗凝固薬(direct oral anticoagulant: DOAC)
心房細動における抗凝固療法では、トロンビンまたはXa因子を選択的に阻害するDOACが使われます。そのメリットとしては、薬剤の用量調節のための頻回な採血が不要で、ワルファリンのような食事制限(納豆など)や他の薬剤との相互作用が少ないこと、半減期が短く、術前ヘパリンへの置換が不要、短時間で済むことなどがあげられます。一方で、半減期が短いことは、効果の低下が早いというデメリットでもあるため、薬剤師による服薬管理と飲み忘れのないようにする工夫が重要となります。また、高度腎機能障害がある患者さんは禁忌となっています。
●ワルファリン
ワルファリンは、定期的な血液検査で投与量を調節しながら使用します。他の薬剤との相互作用や食欲低下、脱水、発熱などで血中濃度が変動しやすく、使用中には細心の注意が必要です。肝臓から排泄される薬ですが、重度の腎機能障害に用いる場合も慎重に検討する必要があります。
左心耳閉鎖デバイスによる心原性脳梗塞の予防
心房内で発生する血栓が左心耳内に由来していることから、カテーテルを用いて専用のデバイス(閉鎖栓)を左心耳に挿入し留置する方法です。抗凝固薬の継続的服用が困難な非弁膜症性心房細動の患者さんにのみ適応されます。
心拍数調節(レートコントロール)療法
抗凝固療法による脳梗塞の予防に続く第4ステップは、症状の改善です。患者さんの状態に合わせた適切な心拍数調節(レートコントロール)療法や洞調律維持(リズムコントロール)療法を選択し、症状の改善をはかります。
心拍数調節(レートコントロール)は、薬物治療によって心房細動の心拍数をコントロールすることで動悸や心不全の発症予防どを目的としており、β遮断薬を使用することが多いです(表1)。
| 分類 | 特徴 | 主な薬剤 |
|---|---|---|
| β遮断薬 |
・ 心拍数を減らす効果が高く、心筋保護作用や心房細動自体を抑える効果などがある
・ 投与方法や剤形の選択肢が多い点がメリット |
経口:ビソプロロールフマル酸塩、カルベジロール、メトプロロール酒石酸塩 など
経皮:ビソプロロール・テープ剤 静注:ランジオロール塩酸塩、エスモロール塩酸塩、プロプラノロール塩酸塩 など |
| 非ジヒドロピリジン系Ca拮抗薬 |
・ 伝導抑制による徐拍効果がある
・ 心機能が低下した患者さんには使用できない |
ベラパミル塩酸塩、ジルチアゼム塩酸塩 など |
| ジギタリス製剤 |
・ 心機能の低下した頻脈性心房細動の心拍数調節に使用
・ 慢性期の長期使用は避ける |
ジゴキシン、メチルジゴキシン など |
洞調律維持(リズムコントロール)療法
洞調律維持(リズムコントロール)療法には、抗不整脈薬やカテーテルアブレーション、メイズ手術などがあります。洞調律を維持することによって心房細動の症状やQOL向上などが期待できます。加えて、心房細動が長期に渡って持続すると、心房が徐々に拡大して変形していきますが、このような変化を抑えることもできます。
●薬による洞調律維持(リズムコントロール)療法
薬による洞調律維持(リズムコントロール)療法は、患者さんの心機能の状態に応じて薬を使いわけています(表2)。
| 心機能 | 洞調律維持療法の薬物治療 |
|---|---|
| 正常 | IAおよびIC群抗不整脈薬(ナトリウムチャネル遮断薬) |
| 低下 | III群抗不整脈薬(カリウムチャネル遮断薬) ※IA群、IC群は禁忌 |
●カテーテルアブレーション
カテーテルアブレーションは、症状があり抗不整脈薬が効きにくい発作性の心房細動に対して選択されます。持続性および長期持続性の心房細動に対しても行うこともありますが、再発率は発作性の心房細動よりも高くなります。
カテーテルアブレーションについての解説はこちら
●メイズ手術
リエントリー回路のある心房内を複雑に切開して再び縫合することで回路を断つのがメイズ手術です。ただし、心房細動のみの治療として行われるものではなく、僧帽弁などの心臓弁膜症の手術と同時に行われることがほとんどです。また、カテーテルアブレーションによる治療が有効でなかった場合などに行われることもあります。
<文献>
| ※1 |
Gage BF, Waterman AD, Shannon W, et al. Validation of clinical classification schemes for predicting stroke: results from the
National Registry of Atrial Fibrillation. JAMA 2001; 285: 2864–2870. PMID: 11401607 |
| ・ | 日本循環器学会・日本不整脈心電学会合同ガイドライン:2024年JCS /JHRSガイドライン フォーカスアップデート版不整脈治療
https://www.j-circ.or.jp/cms/wp-content/uploads/2024/03/JCS2024_Iwasaki.pdf (2024年8月20日閲覧) |
| ・ | 日本循環器学会・日本不整脈心電学会合同ガイドライン:2020年改訂版不整脈薬物治療ガイドライン
http://www.j-circ.or.jp/cms/wp-content/uploads/2020/01/JCS2020_Ono.pdf (2023年9月29日閲覧) |
| ・ | 日本循環器学会・日本不整脈心電学会合同ガイドライン:不整脈非薬物治療ガイドライン(2018年改訂版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2018/07/JCS2018_kurita_nogami.pdf (2023年9月29日閲覧) |
| ・ | 池田隆徳:2021年度日本内科学会生涯教育講演会Bセッション 不整脈に対するガイドラインに準じた治療戦略.日本内科学会雑誌,日本内科学会.111(3):511-518.
https://www.jstage.jst.go.jp/article/naika/111/3/111_511/_pdf/-char/ja (2023年9月29日閲覧) |
| ・ | 池田隆徳:日本不整脈心電学会 これだけは知っておきたい! 心房細動の薬物によるレートコントロール療法.
https://new.jhrs.or.jp/pdf/education/koredakewa15.pdf (2023年9月29日閲覧) |
| ・ | 杉薫監:これで安心!不整脈〜脳梗塞・突然死を防ぐ.高橋書店,2013. |
| ・ | 新田隆:日本心臓血管外科学会 手術・手技と解説 心房細動の外科治療
https://jscvs.or.jp/surgery/2_10_syujutu_shinbousaidou/ (2023年9月29日閲覧) |
| ・ | 日本心臓財団:高齢者の心不全「不整脈(心房細動)による心不全」
https://www.jhf.or.jp/check/heart_failure/07/ (2023年9月29日閲覧) |

東邦大学大学院医学研究科循環器内科学 教授
池田 隆徳先生
1986年東邦大学医学部卒業。東邦大学医学部第三内科助手、米国シーダス・サイナイ医療センター&UCLA留学を経て、2002年杏林大学医学部第二内科講師に就任。同大学助教授(准教授)、教授を務めた後、2011年東邦大学大学院医学研究科循環器内科学、同医学部内科学講座循環器内科学分野教授に就任。翌2012年に同大学医療センター大森病院循環器センター長に就任。2024年に同大学医学部長・大学院医学研究科長に就任し、現在に至る。国際ホルターノンインベイシブ学会理事長、国際心電学会常務理事、日本循環器学会理事、日本不整脈心電学会理事、日本心血管協会理事長、日本心臓病学会代議員、日本内科学会評議員、日本心血管脳卒中学会役員などを務める。専門分野は循環器内科学(不整脈・心電学)。
この記事は2024年8月現在の情報となります。