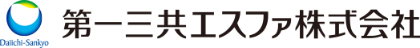虚血性心疾患の治療(1)急性冠症候群の治療
心臓が虚血状態になることで心筋の壊死が進み、死亡率が高くなります。心臓の虚血状態をいかに短時間で解消できるかが救命の最も重要なポイントになります。
急性冠症候群の治療の流れ
「虚血性心疾患」には、急性心筋梗塞や不安定狭心症のような冠動脈が不安定な急性冠症候群と、冠動脈が安定している労作性狭心症や冠攣縮性狭心症(慢性冠動脈疾患)があり、それぞれ病態と予後に違いがあり、治療の流れも異なります。

急性冠症候群は、冠動脈の狭窄や閉塞によって心筋の虚血やそれに伴う壊死が生じるもので、心筋の虚血は突然死の原因になります。そのため、急性冠症候群が疑われる場合には、一刻も早く初期診断を行い、治療を開始する必要があります(図1)。
図1 急性冠症候群の初期診断と治療選択
急性冠症候群の初期治療
急性冠症候群の初期診断では、12誘導心電図によるST上昇の有無による判断を迅速に行うことが重要になります。STは冠動脈支配領域の状態を反映したもので、その上昇が持続するのが心筋梗塞の特徴的な所見です。激しい胸痛などの症状がある患者さんで持続的ST上昇がある場合、心筋バイオマーカーの結果を待たずに再灌流療法を選択します。
一方、持続的非ST上昇の場合は、自覚症状、身体所見、心筋バイオマーカーなどの検査結果から鑑別診断を行います。急性冠症候群またはその疑いがある場合にはGRACEやTIMIなどのスコアを用いてリスク評価を行い、各リスクに応じて治療を選択します(表1)。
| 治療 | 内容 |
|---|---|
| 再灌流療法 | ST上昇を認める場合、できるだけ早く再灌流する。病院着から再開通まで90分以内が目標 |
| 早期侵襲的治療 | GRACE、TIMIスコア高リスク(心筋トロポニン値の上昇および下降、新たな心電図変化など)と判断された場合、24時間以内の冠動脈造影(CAG)、緊急または早期の冠動脈血行再建(PCI、CABG)を行う |
| 待機的侵襲的治療 | 糖尿病や腎機能障害などがあり、リスク評価で中等度と判断された場合、72時間以内に冠動脈造影(CAG)と治療方針を決定する |
| 外来管理 | リスク評価で低リスク(入院後の症状再発がない)と判断された場合、心筋虚血評価、冠動脈造影(CAG)、保存的治療を行う |
ST上昇型心筋梗塞の治療
閉塞した冠動脈を広げて血液を流す再灌流療法を行います。再灌流療法は時間との勝負といえるもので、虚血状態になってからの時間が長くなるほど治療成績は低下することがわかっています。短時間での再灌流療法を可能にしたのがPCI(冠動脈インターベンション)で、発症12時間以内のST上昇型心筋梗塞の患者さんに対しては、現在、Primary PCI(=PCIを第一選択とすること)を基本に、病院着から再開通まで90分以内が目標となっています※1。
●PCI(冠動脈インターベンション)
PCIは、脚の付け根や腕、手首などの血管から、カテーテルという医療用の細く柔らかいチューブを差し込んで、冠動脈の狭くなった部分を内側から膨らませる治療法です。また、冠動脈に詰まった血栓を吸引することもあります。
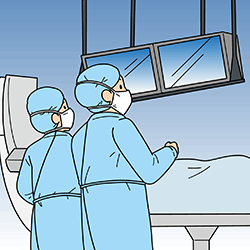
Primary PCIは、バルーンをふくらませて詰まった血管を拡張した後、ステントの留置を行うのが一般的です。現在のステントの主流は、ステントの金属に薬剤(免疫抑制剤)を付着させた薬剤溶出性ステント(drug eluting stent:DES)で、留置させたステントから薬剤が徐放されることで内膜組織の増殖を抑えます(図2)。アスピリンとP2Y12受容体拮抗薬の抗血小板薬2剤併用療法(dual anti-platelet therapy:DAPT)を行い、心筋梗塞再発の予防をします。
図2 薬剤溶出性ステントのしくみ
ただし、DAPTの期間が長くなると出血性合併症のリスクが高くなります。患者さんごとに出血のリスクと血栓リスクを評価したうえでDAPTの期間を検討し、アスピリンまたはP2Y12受容体拮抗薬単独による抗血栓療法(single anti-platelet therapy:SAPT)に移行します。
●血栓溶解療法
血栓溶解療法は、詰まった血栓を薬で溶かすことで血管の開通を目指す治療です。血栓溶解薬を静脈内に注射する治療となるため、PCIと比べて簡便である一方、PCIの再開通率が90%以上であるのに比べて血栓溶解療法では60%前後と、治療成績には差があります。また、血栓溶解剤の使用は出血性合併症のリスクとなるため、現在は血栓溶解療法の適用として、発症12時間以内で診断から2時間以内にPCIができないケースなどに限られています。また、血栓溶解療法実施後、3~24時間に冠動脈造影(CAG)とPCIを行います。
●緊急冠動脈バイパス術
冠動脈への血流を回復させ、心筋への血流を確保するために、冠動脈の末梢側と大動脈を新たな別の血管(グラフト)を介してつなげる外科手術です。狭心症(冠動脈の狭窄)に対しては有効な治療とされている一方で、一刻を争う心筋梗塞の治療では第一選択とはなりません。
非ST上昇型急性冠症候群の治療
非ST上昇型急性冠症候群は、冠動脈が完全に閉塞した状態でなかったり、一時期に閉塞が起きても自然に再灌流したり、完全閉塞の状態であっても別の血管に血流が残存していたりと、心筋の一部に虚血が生じている状態です。
そのため、患者さんの症状や身体所見、心筋バイオマーカーなどの検査結果から、リスクを評価したうえで表1の通り、治療方針を決定します。
不安定狭心症の治療
不安定狭心症は、発症早期に突然死や心筋梗塞を引き起こすリスクが高い状態にあります。心電図検査や冠動脈CT検査、冠動脈造影検査などを行い、心筋梗塞のリスクが高い場合にはPCIによる治療、もしくは冠動脈バイパス術を検討します。
心筋梗塞のリスクが低い場合には、外来での薬物療法(保存的治療)を行います。患者さんの症状、既往歴などによって処方される薬は異なりますが、慢性冠動脈疾患の薬物療法と同様に、抗血小板薬やスタチン、硝酸薬、β遮断薬などが使われます。
治療薬についての解説はこちら
<文献>
| ※1 |
日本循環器学会:急性冠症候群ガイドライン(2018年版)
https://www.j-circ.or.jp/cms/wp-content/uploads/2018/11/JCS2018_kimura.pdf (2023年8月28日閲覧) |
| ・ | 伊苅裕二:特集虚血性心疾患 日常診療から専門医による治療まで虚血性心疾患の疫学,病態,検査 安定狭心症,不安定狭心症,心筋梗塞の病態.診断と治療,111(4):461-464,2023. |
| ・ | 伊苅裕二:誰も教えてくれなかった心筋梗塞とコレステロールの新常識.南江堂,2018. |
| ・ | 児玉健二:「なんで?」がわかって新人指導に生かせる循環器疾患の治療とケアチェックポイント特集1虚血性心疾患.HEART nursing 36(4):6-20,2023 |
| ・ | 藤原秀臣・児玉隆秀:緊急対応を要する循環器疾患 救急対応を要する代表的な循環器疾患の診断と治療 急性冠症候群.内科,南江堂,129(3):359-363,2022. |
| ・ | 小菅雅美・木村一雄:診療ガイドライン at a glance急性冠症候群ガイドライン(2018年改訂版).日本内科学会雑誌,110:78-84,2021. |
| ・ | 日本循環器学会:2020年JCSガイドライン フォーカスアップデート版 冠動脈疾患患者における抗血栓療法
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/04/JCS2020_Kimura_Nakamura.pdf (2023年8月28日閲覧) |
| ・ | 竹内慎哉:特集エビデンスがわかる!後輩指導に役立つ!厳選救急ガイドライン集 JRC蘇生ガイドライン2020 急性冠症候群(ACS).Emer−Log,36(2):20−24,2023. |
| ・ | 小西貴博・武部弘太郎:救急ナースがゼッタイ押さえておきたい重要疾患25 急性冠症候群(ACS).Emer−Log,36(1):42−45,2023. |
| ・ | 中ノ上ともみ:特集 困ったシーンの会話から学ぶ!心疾患の病態・治療・ケア 現場で役立つキーワード集 虚血性心疾患.HEART
nursing,35(11):1002-1015,2022. |

東海大学医学部内科学系循環器内科 教授
伊苅 裕二先生
1986年名古屋大学医学部卒業。三井記念病院内科レジデント、東京大学医学部第一内科助手を経て、1996年米国ワシントン州立大学病理学への留学。1999年三井記念病院循環器内科科長を務めた後、2005年東海大学医学部循環器内科教授、2010年同循環器内科領域教授、診療科長に就任。1995年に橈骨動脈専用のガイディングカテーテル「IKARI curve」を開発(1999年に米国、2001年欧州でIkariカテーテル特許を取得)。日本内科学会認定医・指導医・総合内科専門医、日本循環器学会専門医、日本心血管インターベンション治療学会名誉専門医・指導医。
この記事は2023年9月現在の情報となります。