脳出血・くも膜下出血
出血性脳血管障害の代表的なものとして脳出血とくも膜下出血があります。
脳出血は脳内の細い血管が破裂して脳実質に出血を起こすものです。一方、脳の表面とそれを覆うくも膜の間のくも膜下腔にある血管が破れてくも膜下腔への出血がみられるのがくも膜下出血です。

脳出血・くも膜下出血の分類と原因
【脳出血】
脳出血の主な原因は高血圧です。血圧が高い状態が続くことで主として穿通枝動脈の血管壁が障害され、弱くなった血管壁が破綻を起こして出血します。時間経過とともに血腫が増大すると、脳の浮腫が生じ、脳神経の圧迫が強くなって神経症状が増悪します。
また、脳アミロイド血管症、脳動静脈奇形、海綿状血管腫、もやもや病なども脳出血の原因となります。
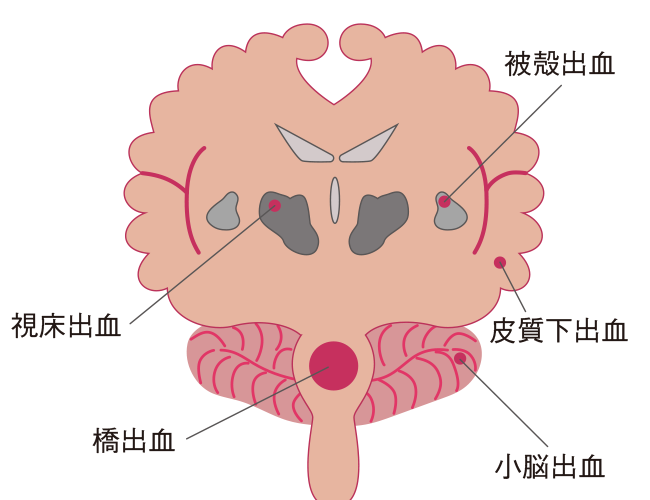
脳出血を起こす部位には、被殻、視床、皮質下、小脳、橋などが挙げられます(図1)。
図1 脳出血の障害部位
【くも膜下出血】
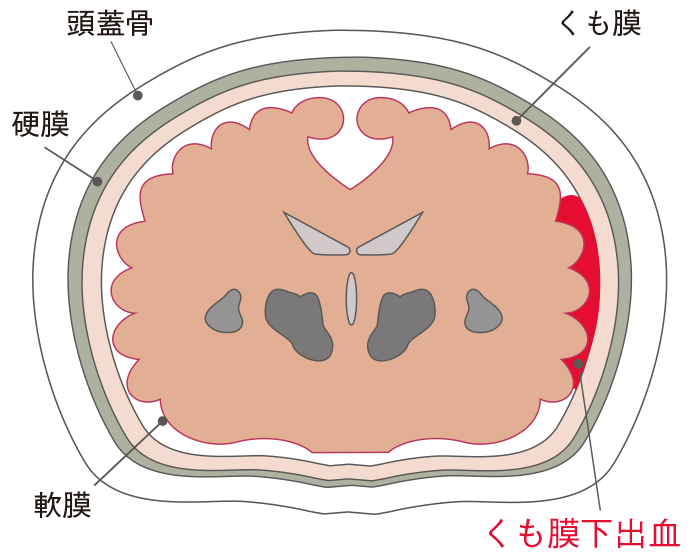
脳の表面は軟膜、くも膜、硬膜という3層で成り立っており、軟膜とくも膜の間(くも膜下腔)は脳脊髄液で満たされています。脳脊髄液のなかには脳に酸素と栄養を送るための動脈があります(図2)。
図2 くも膜下出血
くも膜下出血の原因には、頭部打撲に伴う外傷性と、脳動脈瘤の破綻によって起こる非外傷性があります。出血が起こることで、くも膜下腔に血液が急速に流れ、頭蓋内圧が上昇します。
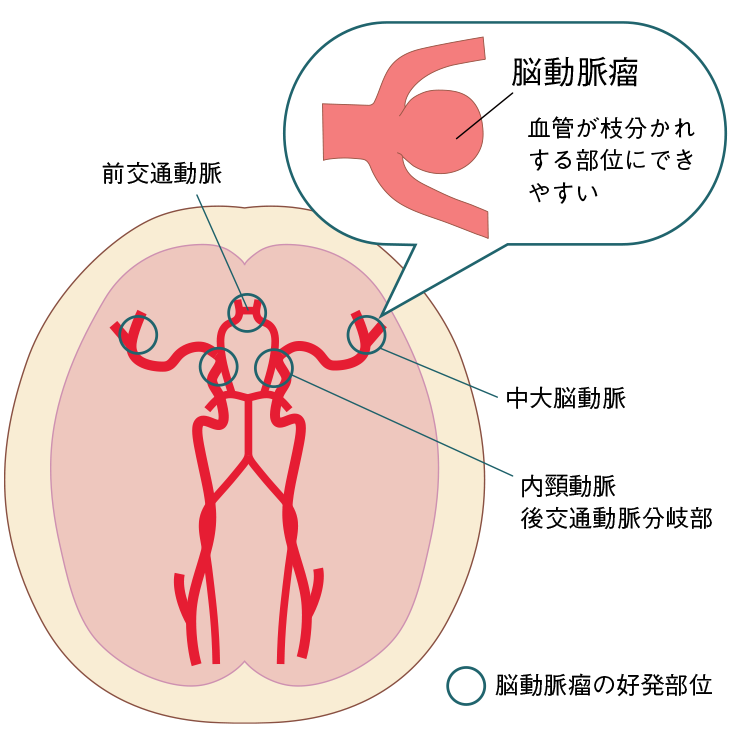
脳動脈瘤は脳動脈のなかにできたコブ状の部分のことで、中大脳動脈、内頸動脈、前交通動脈、脳底動脈などの血管が枝分かれする場所に発生しやすいのが特徴です(図3)。脳動脈瘤が発生する原因は明らかになっておらず、原因不明であることがほとんどですが、家族性のほか、高血圧や動脈硬化、喫煙などが原因になるといわれています。
図3 くも膜下出血が起こりやすい場所
このほか、くも膜下出血は、脳動静脈奇形やもやもや病などが原因で起こることがあります。
脳出血・くも膜下出血の症状
【脳出血】
脳出血は、前兆がなく突然発症することが多く、脳梗塞に比べて短期間で症状が変化することが多いのが特徴です。初期症状としては脳梗塞と同じ「FAST」のほか、出血する場所や出血量によって症状や重症度が異なります(表1)。
| 部位 | 症状 | 特徴 |
|---|---|---|
| 被殻出血 | 片麻痺や失語など | 脳出血のなかで多くみられるもので、出血が被殻のみにとどまっている場合、症状は比較的軽度だが、出血が大きくなると片麻痺などの神経症状が起こる。優位半球の場合は失語を呈することもある。初期症状としては頭痛、意識障害などがあげられる |
| 視床出血 | 感覚障害や片麻痺 | 脳出血のなかで多くみられるもので、感覚障害、しびれ、片麻痺などが起こる。出血が多く脳室に穿破すると急性水頭症をきたすことがある |
| 皮質下出血 | 片麻痺や視野障害 | 出血部位に応じて、片麻痺や視野障害が起こる。けいれん発作で発症することもある。原因として脳アミロイド血管症が多い |
| 小脳出血 | めまいや歩行障害 | 激しい頭痛やめまい、嘔吐、歩行障害などの症状がみられる |
| 橋出血 | 意識障害(重症化しやすい) | 急激に意識を失い重症化することが多い。意識障害や呼吸障害、四肢麻痺などが起こる。数分で昏睡状態に陥り、数時間内に死亡するケースが多いため、緊急性がもっとも高い |
【くも膜下出血】
くも膜下出血の症状としてもっとも特徴的なものに突然の頭痛があげられます。患者さんは発症のタイミングを覚えていることが多く、「バットやハンマーで殴られたような」「これまで経験したことがない」などと表現されることが多いほどの激しい頭痛です。このほか、頭蓋内圧亢進などに伴う症状がみられます。
●頭蓋内圧亢進による症状
血液による脳の圧迫(頭蓋内圧亢進)によって意識障害、嘔吐、クッシング現象、うっ血乳頭などが起こります。意識障害は発症時に起こりやすい症状です。悪心・嘔吐はくも膜下出血の発症による延髄の嘔吐中枢への影響によって起こるもので、突然吐いてしまったり、激しい頭痛や意識障害の後に嘔吐したりすることがあります。
クッシング現象とは、頭蓋内圧の亢進によって血圧の上昇と徐脈が起こることをいいます。くも膜下出血の発症によって頭蓋内圧が亢進して脳血流量が低下するため、脳血流量を維持するために血圧が上昇しますが、同時に血圧を一定に保つために心拍出量を減らそうとして徐脈になります。
急性期の治療
【脳出血】
高血圧性の脳出血ではとくに降圧薬による血圧管理が重要となります。また、出血による脳の浮腫をとるための抗浮腫薬などを使います。出血量が多い場合には手術で取り除くこともあります。
●降圧療法
脳出血の発症初期は血腫の拡大を防ぐことを目的に、降圧療法を行います。急性期は迅速な降圧が必要となるため、ニカルジピン塩酸塩、ジルチアゼム塩酸塩、硝酸薬などの微量点滴静注による投与を行いますが、可能であれば早期にCa拮抗薬やACE阻害薬、ARB、利尿薬などの経口投与に切り替えます。
●血腫除去術
出血が大きい場合には手術による血腫の除去を行うことがあります。定位的血腫除去術や神経内視鏡手術が行われます。
●脳室ドレナージ
視床出血などによる脳室穿破や小脳出血、脳幹出血では、脳脊髄液の灌流障害が起こり、水頭症を引き起こすことがあります。水頭症による頭蓋内圧亢進や意識障害などの症状が起こることがあるため、脳室ドレナージ術を行うことがあります。
●その他の治療
止血薬は、血液凝固系に問題がなく、抗血栓薬を使っていない脳出血の患者さんへの使用は避けます。また、抗凝固薬投与中の脳出血に対しては血液製剤や中和薬を使うことがあります。
このほか、脳出血の急性期には、頭蓋内圧亢進の治療のために高張グリセロールやマンニトールの静脈内投与や脳出血に伴うけいれん治療として抗てんかん薬を使うことがあります。
【くも膜下出血】
脳動脈瘤が突然破裂してくも膜下出血を発症します。一命を取り留めて出血が止まっても、破裂によって弱くなっている動脈瘤が再び出血を起こすと非常に危険です。そのため、再出血を防ぐために開頭手術(脳動脈瘤頚部クリッピング術)、もしくは血管内手術(脳動脈瘤コイル塞栓術)を行います(図4)。どちらを選択するかは重症度や脳動脈瘤の部位、形状、合併症の有無などによって異なります。
図4 くも膜下出血の急性期治療
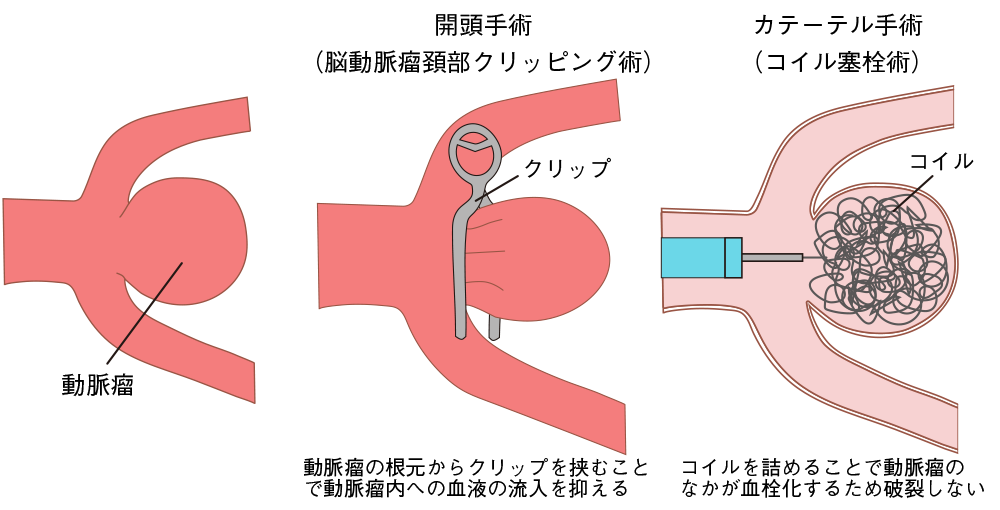
●開頭手術(脳動脈瘤頚部クリッピング術)
開頭して動脈瘤の頚部をクリップで挟み、血液の流入を抑えます。
●カテーテル手術(コイル塞栓術)
カテーテルを通して動脈瘤をコイルで充填させることで動脈瘤内に血栓をつくらせて血液の流入を抑えます。
●くも膜下出血の術後管理
くも膜下出血は、止血後も再出血のリスクが高い状態にあり、再出血と脳血管攣縮が予後に大きく影響します。治療後の再出血は発症後24時間以内に起こるケースが多いことから、発症直後は安静を保つこと、血圧や頭痛など全身の管理を行います。
●急性期のリハビリテーション
リハビリテーションは、脳出血の場合、発症後24~48時間から開始します。くも膜下出血では動脈瘤の再破裂予防のための治療後、病態に応じて発症から数日以内に開始します。頭蓋内圧亢進に対して頭部挙上(30度程度)を行うことがあります。
この記事は2024年8月現在の情報となります。
<文献>
| ・ | 日本脳卒中学会脳卒中ガイドライン委員会:脳卒中治療ガイドライン2021[改訂2023].協和企画,2023. |
| ・ | 波多野武人編:まるごと図解 ケアにつながる脳の見かた.照林社,2016. |
| ・ | 永田泉監/波多野武人・平田雅彦編:急性期の検査・治療・看護・リハビリまで オールカラーやさしくわかる脳卒中.照林社,2019. |
| ・ | 四條克倫:診療ガイドライン最新事情シリーズ12 脳卒中ガイドライン2021(改訂2023).日大医学雑誌,82(6):325-332,2023.
https://www.jstage.jst.go.jp/article/numa/82/6/82_325/_pdf/-char/ja (2024年8 月23日閲覧) |

九州大学大学院医学研究院 病態機能内科学分野 教授
北園 孝成先生
1984年九州大学医学部卒業。1990年同大学大学院医学系研究科修了、米国アイオワ大学研究員、九州大学医学部第二内科助手を経て、2011年九州大学大学院医学研究院教授に就任。2019~2022年には医学研究院長を併任した。久山町研究ならびに脳卒中、糖尿病、慢性腎臓病等を対象にした疾患コホート研究を牽引。福岡県循環器病対策推進協議会副会長として循環器病対策に貢献している。日本脳卒中学会理事、日本内科学会評議員、日本老年医学会代議員など。専門分野は脳卒中。