糖尿病の診断
糖尿病は主には慢性の血糖値上昇で診断します。2型糖尿病の場合、突然血糖値が上昇することはなく、多くの場合は正常範囲から徐々に境界型に移行し、慢性的に血糖値が高い状態(糖尿病型)に至ります。
糖尿病診断のための検査
糖尿病型の診断のために行われる検査では、血糖値とHbA1cの数値をみていきます。
●血糖値
血糖値は、血液中に含まれるブドウ糖(グルコース)濃度のことをいいます。血糖値は食事の炭水化物(糖質)を反映するため、非糖尿病でも空腹時(食前)と食後では値が異なります。そのため、糖尿病型の有無を確認する検査では、空腹時、ブドウ糖負荷試験(oral glucose tolerance test:OGTT)2時間値、随時の3つでそれぞれ基準値が設定されています。
【空腹時】
空腹時血糖値の測定は、朝まで10時間以上の絶食後に行うものです。通常、空腹時には血糖値は下がるため、グルカゴンなどのはたらきによって肝臓に蓄えられたグリコーゲンをブドウ糖に変換させ血糖値は安定します。空腹時は、食事の影響を受けない状態での血糖値の状態をみるのに適しています。
【ブドウ糖負荷試験(oral glucose tolerance test:OGTT)2時間値】
ブドウ糖負荷試験(OGTT)は、糖質を1日150g以上含む食事を3日以上行ったあと、10~14時間絶食した翌日の早朝、空腹時にブドウ糖75gを含む溶液(水)225~350 mLを5分以内に服用した後の血糖値の変動をみる検査です。服用前、服用後30分、1時間、2時間後にそれぞれ採血を行い、血糖値を調べます。同時に採尿して尿糖を調べることもあります。
一般的な健康診断は空腹の状態で行うため、食後の血糖値が確認できませんが、ブドウ糖負荷試験(OGTT)によって食後血糖値の変動をみることができます。空腹時には正常値であってもブドウ糖負荷試験(OGTT)1時間後の血糖値が高い場合には、糖尿病型への進行率が高いとされています。
【随時】
随時血糖値は、食事と採血との時間関係を問わない状態で測定した血糖値です。
●HbA1c
HbA1cは、グルコースとヘモグロビンが結合した糖化ヘモグロビンです。糖化ヘモグロビンの値は、過去1~2か月の平均的な血糖値を反映しており、前日や当日の食事による影響は受けません。ヘモグロビン全体に対する糖化ヘモグロビンの割合(%)で表示されます。HbA1cは、糖尿病型の診断のほか、血糖コントロールの状態をみる指標としても使われます。
糖尿病の診断
糖尿病の診断を行うためには、次の3パターンのいずれかに該当するかどうかをみます。
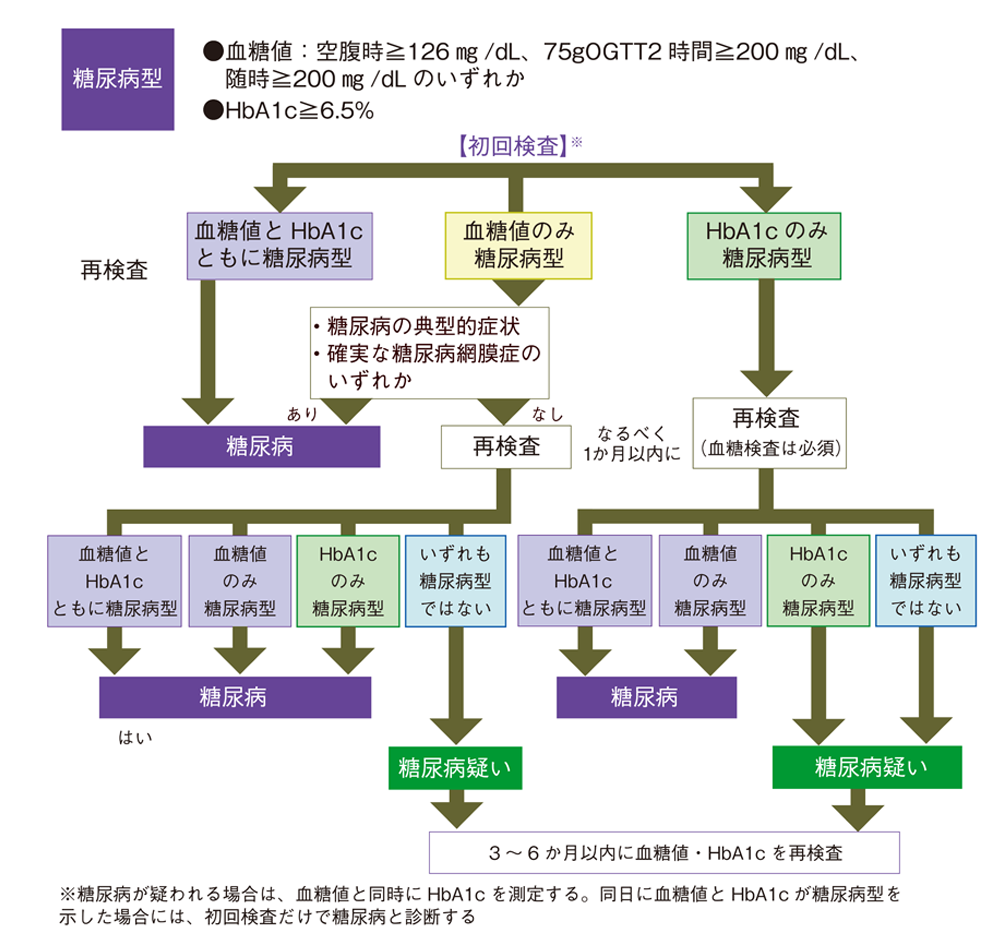
(1)血液検査2回で糖尿病型と確認
血糖値は食事の状況によっても変動するため、血糖値またはHbA1cを調べ、糖尿病型であることを2回確認します(図1)。このうち1回は必ず血糖値の測定を行います。
図1 糖尿病診断のための検査
(2)血糖値(糖尿病型)の確認(1回)と自覚症状
糖尿病は初期のうちは自覚症状がほとんどないといわれていますが、慢性高血糖が続くと次のような典型的な症状がみられるようになります(図2)。血糖値で糖尿病型であることが確認でき、自覚症状がある場合には糖尿病と診断されます。
図2 糖尿病診断時に確認する典型的な慢性高血糖症状と合併症

(3)過去の糖尿病の診断
現在、血糖値が基準値以下であっても過去に(1)もしくは(2)であることが記録などで確認できた場合には糖尿病として治療の対象となります。
●糖尿病の病型分類の診断
糖尿病の原因を調べるために、糖尿病の家族歴の聴取や遺伝形式、糖尿病の発症年齢、経過、肥満の有無、過去の体重歴などの身体的特徴、ランゲルハンス島関連の自己抗体の有無、HLA抗原型、インスリン分泌能やインスリン抵抗性の測定、遺伝子検査などを行います。
1型糖尿病の場合、家族歴は少ないものの、自己抗体が陽性であることが多く、小児から思春期の発症が多いのも特徴です。一方、2型糖尿病は家族歴があることも多く、自己抗体は陰性、肥満との関連が強いといった特徴があります。
その他の原因では、単一遺伝子の異常との関連や別の疾患、薬などの影響を調べます。妊娠時に糖代謝異常がみられた場合には妊娠糖尿病と診断されます。
糖尿病の治療目標
糖尿病は、代謝異常を改善することで合併症を防ぐこと、糖尿病があることでリスクが高まる併存症の予防、悪化を防ぐことが治療のポイントとなります。患者さんや家族と医療チームの協働による継続的な支援で糖尿病の治療目標である「糖尿病のない人と変わらない寿命とQOL(生活の質)の実現」を目指します。
血糖値が高い状態にあっても症状が出にくかったり、症状があっても日常生活に支障を来さなかったりするため、治療の重要性を実感しにくい患者さんもいます。
しかし、糖尿病は合併症、とくに慢性合併症の予防が重要となります。血糖コントロールが不良となることで動脈硬化性疾患のリスクが高まり、さまざまな疾患を引き起こします。
糖尿病の合併症についての解説はこちら
血糖コントロールの指標
血糖値の目標は、適切な食事療法や運動療法のみで血糖正常化を目指すことが重要であり、血糖正常化を目指すうえでの目標は、HbA1c6.0%未満となります。また、合併症予防における目標は、HbA1c7.0%未満となっています。
糖尿病の治療を行っていくなかで低血糖などの副作用があり、治療強化が難しい場合でもHbA1c8.0%未満を維持することが重要です。
血糖自己測定(SMBG/CGM・isCGM)による血糖管理
簡易血糖測定器での血糖値は診断には使用できませんが、患者さんが日々の血糖値を確認し、セルフケアにつなげる重要なものとなります。血糖値を知ることはすべての糖尿病患者さんにとって有効なものですが、とくにインスリン療法を受けている患者さんにとっては欠かせないものとなります。
簡易血糖測定器にはさまざま種類があります。患者さんの生活状況や仕事などに応じて使い分けをすることが可能です。血糖測定の方法は糖尿病の教育入院などを通じて患者指導が行われますが、測定器を使用していくなかで患者さんが疑問に感じたこと、誤った使用をしていないかどうかなどを確認します。
<文献>
| ・ | 日本糖尿病学会編・著:糖尿病治療の手びき.南江堂 2020. |
| ・ | 日本糖尿病学会:糖尿病治療ガイド2022-2023.文光堂,2022. |
| ・ | 日本糖尿病学会:糖尿病診療ガイドライン2019.南江堂,2019.
http://www.jds.or.jp/modules/publication/index.php?content_id=4 (2023年12月20日閲覧) |
| ・ | 日本老年医学会・日本糖尿病学会:高齢者糖尿病診療ガイドライン2023.南江堂,2023.
https://www.jpn-geriat-soc.or.jp/publications/other/diabetes_treatment_guideline.html (2023年12月20日閲覧) |
| ・ | 日本糖尿病・生活習慣病ヒューマンデータ学会:糖尿病標準診療マニュアル2023 一般診療所・クリニック向け.
https://human-data.or.jp/wp/wp-content/uploads/2023/03/DMmanual_2023.pdf (2023年12月20日閲覧) |
| ・ | 厚生労働省:e-ヘルスネット 健康用語辞典 血糖値
https://www.e-healthnet.mhlw.go.jp/information/dictionary/metabolic/ym-085.html (2023年12月20日閲覧) |
| ・ | 日本糖尿病学会:糖尿病ってどんな病気?
http://www.jds.or.jp/modules/citizen/index.php?content_id=2 (2023年12月20日閲覧) |
| ・ | 厚生労働省:重症副作用疾患別対応マニュアル高血糖.
https://www.pmda.go.jp/files/000265666.pdf (2023年12月20日閲覧) |

順天堂大学大学院医学研究科代謝内分泌内科学 教授
綿田 裕孝先生
1990年大阪大学医学部卒業。桜橋渡辺病院循環器内科医員を経て大阪大学大学院修了後、米国カリフォルニア大学サンフランシスコ校に留学。2001年順天堂大学内科学・代謝内分泌学講師、2006年同大学助教授、2007年同大学先任准教授を経て、2010年に同大学教授に就任(現職)。2020年より日本学術振興会学術システム研究センター専門研究員を務める。日本糖尿病学会専門医・指導医、日本内分泌学会専門医・指導医、日本内科学会認定医・専門医・指導医、日本医師会認定産業医。日本糖尿病学会常務理事、日本糖尿病・肥満動物学会常務理事、日本体質医学会理事、日本内科学会評議員、日本内分泌学会評議員、日本臨床分子医学会評議員、日本肥満治療学会評議員など。専門分野は糖尿病・内分泌学。
この記事は2024年1月現在の情報となります。