糖尿病の合併症と併存症
糖尿病は、血糖コントロールと同時に合併症の予防が重要となります。糖尿病では全身にさまざまな合併症のリスクがあります(図1)。血糖値や体重の管理を行うとともに定期的な受診や検査によって合併症を予防すること、合併症が出ても進行を防ぐことが治療の目標となります。
図1 糖尿病の合併症
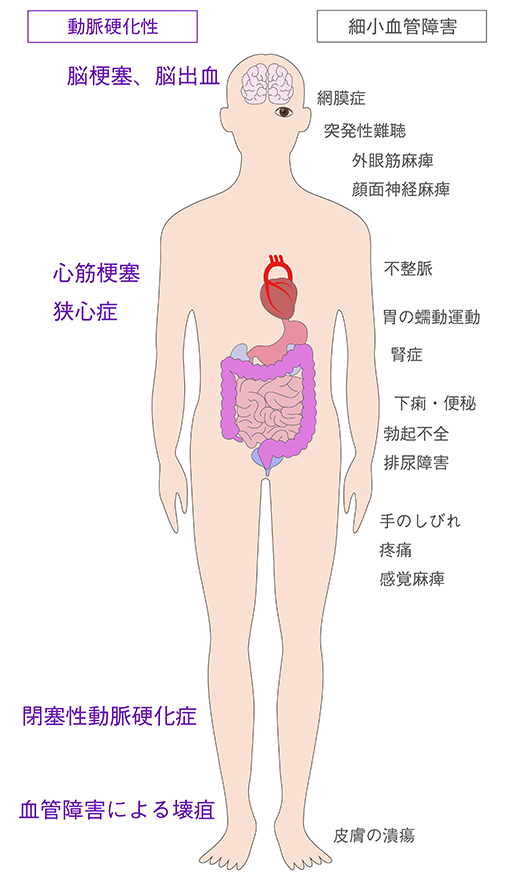
なかでもよく知られているのが糖尿病の合併症の特徴ともいわれている細小血管に起こる糖尿病網膜症、糖尿病性腎症、糖尿病性神経障害で、三大合併症といわれています。細小血管に起こる障害は、長く血糖コントロールを良好に保つことが予防のポイントとなります。
糖尿病網膜症
高血糖の状態が続くことで網膜の血管が障害され、光を感知しにくくなり、進行すると眼底出血や網膜剥離が起こるのが糖尿病網膜症です。失明の原因ともなるため、血糖コントロールと定期的な眼科受診が必要です。進行した増殖糖尿病網膜症に至ると視力低下を防ぐためにレーザーによる網膜光凝固術や硝子体手術を行うこともあります。
糖尿病性腎症
高血糖によって腎糸球体が障害され、腎機能が低下するのが糖尿病性腎症です。進行すると尿アルブミンが増え、糸球体の血液濾過量が低下します。血糖コントロールに加え、血圧や脂質管理が重要となります。腎機能悪化に伴い、タンパク制限も行います。末期腎不全に至ると腎代替療法(血液透析、腹膜透析、腎移植)が必要となります。
糖尿病性神経障害
糖尿病性神経障害は、過剰になった血糖が神経内に蓄積して神経を変性させたり、神経周囲の細小血管が障害されたりすることで発症します。感覚・運動神経障害や自律神経が障害されて全身にさまざまな症状が起こります。
感覚・運動神経障害では、足先や足底の両側性のしびれや疼痛、異常感覚などの自覚症状が出ることが多く、アキレス腱反射の低下などがみられます。自律神経障害では、瞳孔機能異常や起立性低血圧、心臓神経の障害による心筋梗塞、発汗異常、消化管の運動障害による便秘や下痢、膀胱機能障害、勃起不全などを引き起こします。血糖コントロールとともに、症状に応じた対症療法が行われます。
動脈硬化性疾患(冠動脈疾患、脳血管疾患、末梢動脈疾患)
高血糖は細小な血管だけでなく、動脈にも影響します。糖尿病は動脈硬化性疾患の重要なリスク因子であり、加えて脂質異常症があるとそのリスクはより高くなります。そのほか高血圧、喫煙、肥満、加齢などが動脈硬化のリスクとなります。
動脈硬化の進行は、冠動脈疾患(心筋梗塞、狭心症)、脳血管疾患、末梢動脈疾患(PAD)などの日常生活に大きな支障になるだけでなく生命も脅かす疾患を引き起こします。動脈硬化性疾患を防ぐためには、血糖コントロールや血圧、脂質管理、禁煙、肥満の解消、運動、食生活の見直しが重要です。また、心電図や頸動脈エコー検査などを定期的に受けることが大切です。
糖尿病性足病変
高血糖による神経障害により、下肢への感染、潰瘍、壊疽などの病変が生じることがあります。足潰瘍は再発しやすく、壊疽が起こると切断が必要になることがあります。血糖コントロールに加え、足を観察する習慣や足病変の予防としての靴の見直しややけどの予防、日々のフットケアが重要となります(図2)。
図2 日常生活におけるフットケア
(1) 靴は足に合うものを履き、こまめになかをチェックする
靴が足に合わないと炎症や傷の原因となります。また、感覚障害があると靴のなかの小石などに気づかず、傷をつくることがあります。靴は足に合うものに変え、靴のなかもこまめにチェックします。
(2) 低温やけどに注意する
感覚障害があると熱さに気づきにくく、暖房器具や調理器具でやけどを起こすことがあります。ストーブに近づきすぎないようにし、こたつや湯たんぽなどの使用はできるだけ避けます。
(3) 足は清潔に保ち、十分保湿をする
足は清潔を保つために丁寧に洗い、足の状態をよく観察します。洗った後は水分を拭き取り、クリームなどで保湿をします。
(4) 爪はスクエア型に切る
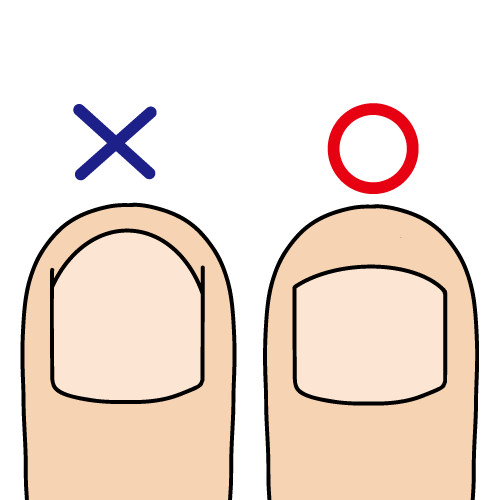
足の爪はこまめに切り、伸ばさないようにします。深爪にならないようにし、皮膚が傷つかないようにスクエア型に切ります。
糖尿病に多い併存症
糖尿病の患者さんは次のような併存症が起こりやすいこともわかっています。
●骨量低下と骨折リスク
インスリン抵抗性などの影響で、糖尿病は骨折リスクとなり、インスリン治療を受けているとさらにそのリスクが高くなるといわれています。とくに高齢者では筋力低下による転倒リスクも高くなっており、大腿骨頸部骨折や椎体骨折などに注意が必要です。血糖コントロールとともに、骨量の検査、転倒リスクの有無などを含めた身体機能の評価、セルフケア能力の評価などが重要となります。骨粗鬆症がある場合には、骨粗鬆症の治療を並行して行います。
●歯周病
糖尿病は歯周病の発症リスクであり、血糖コントロール不良の場合、歯周病も悪化しやすいことがわかっています。歯周病の治療においても血糖コントロールが不良の場合、その効果が減弱するといわれているため、血糖コントロールに加え、歯周病予防のために食後の歯みがきを丁寧に行うこと、定期的な歯科の受診が重要です。糖尿病が歯周病と関連することを認識していない患者さんも少なくありません。生活に関する指導を行う際には歯みがきや定期歯科受診の重要性についても情報提供を行うようにします。
●認知症
糖尿病は、脳血管性認知症やアルツハイマー型認知症でその発症や進行に関連するといわれています。認知機能が低下すると食事の管理や運動、服薬管理が困難となるため、血糖コントロールも不良になります。インスリン製剤による治療を受けている患者さんでは低血糖のリスクも高くなります。医療と介護間の連携と情報共有によって、患者さんの生活、治療をサポートすることが重要です。
●がん
糖尿病は結腸がん、肝臓がん、膵臓がん、乳がん、子宮内膜がん、膀胱がんなどの罹患リスクとの関連があるといわれています。その関連については、インスリン抵抗性や高インスリン血症、高血糖、慢性炎症などがあると考えられていますが、まだはっきりとはわかっていません。
<文献>
| ・ | 日本糖尿病学会編・著:糖尿病治療の手びき.南江堂 2020. |
| ・ | 日本糖尿病学会:糖尿病治療ガイド2022-2023.文光堂,2022. |
| ・ | 日本糖尿病学会:糖尿病診療ガイドライン2019.南江堂,2019.
http://www.jds.or.jp/modules/publication/index.php?content_id=4 (2023年12月20日閲覧) |
| ・ | 日本老年医学会・日本糖尿病学会:高齢者糖尿病診療ガイドライン2023.南江堂,2023.
https://www.jpn-geriat-soc.or.jp/publications/other/diabetes_treatment_guideline.html (2023年12月20日閲覧) |
| ・ | 日本歯周病学会編:糖尿病患者に対する歯周治療ガイドライン改訂第3版 2023.
https://www.perio.jp/publication/upload_file/guideline_diabetes_2023.pdf (2023年12月20日閲覧) |
| ・ | 日本糖尿病・生活習慣病ヒューマンデータ学会:糖尿病標準診療マニュアル2023 一般診療所・クリニック向け.
https://human-data.or.jp/wp/wp-content/uploads/2023/03/DMmanual_2023.pdf (2023年12月20日閲覧) |
| ・ | 綿田裕孝:糖尿病の療養指導Q&A「糖尿病治療ガイド2022‐2023」の改訂のポイントについて教えてください.糖尿病プラクティス,39(6):686‐688,2022. |

順天堂大学大学院医学研究科代謝内分泌内科学 教授
綿田 裕孝先生
1990年大阪大学医学部卒業。桜橋渡辺病院循環器内科医員を経て大阪大学大学院修了後、米国カリフォルニア大学サンフランシスコ校に留学。2001年順天堂大学内科学・代謝内分泌学講師、2006年同大学助教授、2007年同大学先任准教授を経て、2010年に同大学教授に就任(現職)。2020年より日本学術振興会学術システム研究センター専門研究員を務める。日本糖尿病学会専門医・指導医、日本内分泌学会専門医・指導医、日本内科学会認定医・専門医・指導医、日本医師会認定産業医。日本糖尿病学会常務理事、日本糖尿病・肥満動物学会常務理事、日本体質医学会理事、日本内科学会評議員、日本内分泌学会評議員、日本臨床分子医学会評議員、日本肥満治療学会評議員など。専門分野は糖尿病・内分泌学。
この記事は2024年1月現在の情報となります。