在宅移行後の心不全ケアと薬剤師の役割
厚生労働省が令和5年3月に公表した「第2期循環器病対策推進基本計画」では、「心血管疾患患者の管理においては、特に、心不全等で入退院を繰り返す患者が増加しており、再発予防及び再入院予防の観点が重要である」と明記されています※1)。また、心不全が調剤後薬剤管理指導料の対象になっており、薬剤師の積極的な介入が再入院の減少や服薬アドヒアランス、患者さんの疾患理解、QOL向上などにつながることが期待されています。

心不全患者さんの伴走者として~共同意思決定の重要性
心不全の急性増悪が繰り返し起こると、心機能は徐々に低下し、死亡リスクが高くなります。これを防ぐためには多職種によるチーム医療が重要です。しかし、急性期医療から在宅へと療養の場所が移行していくなかでケアの断片化が生じやすくなるという問題点が指摘されています。そのなかで、地域の保険薬局の薬剤師には、切れ目のない心不全ケアを継続するための橋渡し役が求められています。
●心不全ケアにおける共同意思決定
心不全は患者さん自身が病識を高めて治療やケアに積極的に参加することが求められる疾患です。そのためには、患者さんや家族、医療従事者が話し合い、患者さんの人生観や価値観、希望をもとに意思決定を支援するプロセスが重要となります。この意思決定を支援するプロセスをアドバンス・ケア・プランニング(ACP)*といいます※2)。
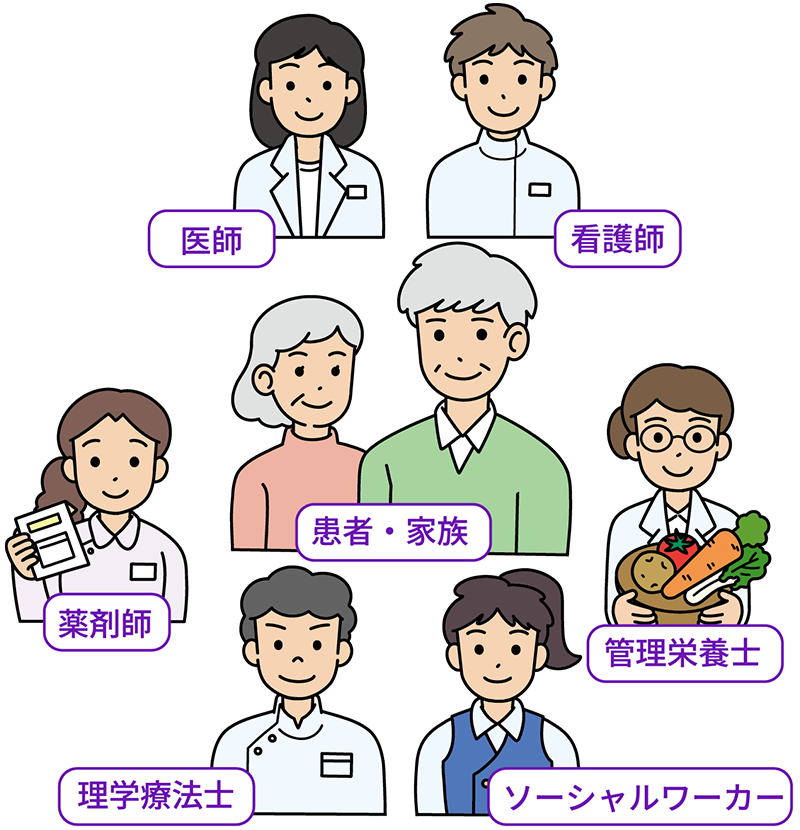
心不全患者さんの病状が悪化し、自らの意思を言葉にすることができなくなった場合でも、それまでの患者さんの意思決定をチームで共有していることで、その意思に沿った医療やケアが提供できます。
*アドバンス・ケア・プランニング(Advance Care Planning:ACP):今後の治療・療養について患者さん・ご家族と医療従事者があらかじめ話し合う自発的なプロセス
多職種による心不全ケアと地域連携
多職種からなるチームでの介入が包括的な心不全管理の基本となります(表1)。
| 教育・指導、支援内容 | 担当する主な医療従事者 | |
|---|---|---|
| 不全に関する知識 | ・心不全の原因や症状、経過、急性増悪の要因、治療など | 医師、看護師、薬剤師など |
| 患者さんによる自己管理 | ・症状を観察することの意義、記録の重要性など | 医師、看護師など |
| 急性増悪時の対応 |
・自宅療養中に呼吸困難やむくみなどが認められた際の受診判断について
・急性増悪時の医療機関への連絡方法など |
医師、看護師など |
| 服薬アドヒアランス |
・処方されている薬やその効果、服薬方法、副作用
・処方通りに服薬すること ・副作用が出たときの対応など |
医師、薬剤師など |
| 感染症とその予防に対する知識 |
・心不全の悪化の原因となる感染症についての正しい知識
・ワクチン接種をはじめとする予防に対する正しい知識 |
医師、看護師など |
| 栄養指導 食塩摂取 |
・栄養バランスのよい食事の重要性
・食事摂取における問題点の抽出と支援 ・食塩摂取を1日6g未満にする |
医師、看護師、薬剤師、管理栄養士など |
| 節酒 | ・心疾患の管理に必要なアルコールの正しい知識と飲酒量に対する指導 | 医師、看護師など |
| 禁煙 | ・禁煙の重要性、禁煙治療など | 医師、看護師など |
| 身体活動 |
・運動耐容能や骨格筋の評価
・心不全の悪化を防ぐ身体活動の必要性 ・自覚症状があるときの安静や楽な姿勢の取り方など |
医師、看護師、理学療法士など |
| 入浴 | ・心不全のステージなどに応じた入浴方法の指導など | 医師、看護師など |
| 旅行 |
・旅行中の服薬、飲水量、食事などの注意点
・旅行中の急性増悪時の対応など |
医師、看護師、薬剤師、管理栄養士など |
| 性生活 |
・性行為による心機能への影響
・勃起障害治療薬の服用についてなど |
医師、看護師、薬剤師など |
| 心理的支援 |
・日常的なストレスマネジメントの重要性
・心不全による精神的な負担や変化への対応、精神症状の悪化に対するコンサルテーションなど |
医師、看護師、臨床心理士など |
| 退院後の療養環境整備と定期受診 |
・退院後の療養環境についての聞き取り、必要な支援につなぐ
・定期受診の重要性への理解 ・急性増悪時などの対応(医療と患者さんのつながりを維持する) |
医師、看護師、ソーシャルワーカーなど |
心不全チームにおける薬剤師の役割
心不全ケアにおいて服薬の中断は、急性増悪の大きな要因となります。入院や死亡リスクの増大を防ぐためにも服用が継続しやすい方法の検討や各職種との連携による情報共有が重要となります(表2)。
| 役割 | 指導内容など |
|---|---|
| 患者教育 | 服薬アドヒアランスの低下は、心不全の急性増悪の原因になる。その改善に向けて病態と服薬の目的を掲載したパンフレットなどを活用し、理解度を評価しながら定期的に指導の強化を行う。また、年齢や処方されている薬剤の数などによって服薬アドヒアランスの低下が懸念されるため、一包化や服薬カレンダーの利用などを検討する |
| 医療従事者との連携 | 心不全チームの他職種に対して薬やその副作用についての情報提供を行ったり、患者さんの状態や指導内容を共有したりする。心不全の患者さんには、栄養管理や緩和ケアなどの他チームが介入することもあるため、チーム間での情報共有をはかる調整役を担う |
| 薬薬連携 | 病院薬剤師と調剤薬局の薬剤師間で連携をはかり、入院中からの指導を引き続き在宅でも継続していくことが重要となる。患者さんが再入院となった場合には、在宅での状況などを病院薬剤師に伝えてシームレスな指導を継続することで、心不全患者さんの服薬アドヒアランスの向上につなげる |
心不全患者さんは退院後、地域で生活をしながら心不全ケアを受けています。薬剤師には患者教育、服薬アドヒアランスや副作用などに基づいた医師への提案、電話によるフォロー介入などの役割が期待されます。
外来通院中の心不全患者さんにおける薬剤師の関与の効果についてはいくつかの報告があります。PHARM試験は薬剤師による患者教育、薬剤推奨、電話介入による改善効果をみたもので、総死亡数または心不全入院のエンドポイントの有意な改善がみられました※3)。また、退院後の患者さんに対して地域の薬剤師による患者カウンセリング、服薬アドヒアランスチェック、副作用チェック、薬剤間相互作用などの介入を行ったPHARM-CHF試験では、服薬アドヒアランスとQOLの有意な改善が報告されています※4)。入院期間の短縮化が進むなかで、再入院回避のためには、保険薬局の薬剤師による訪問服薬指導を含む積極的な介入が欠かせないものとなっています。

薬剤師による服薬指導のポイント
2024年から心疾患による入院歴のある心不全患者さんに対し、薬剤師が服薬指導を行った場合に調剤後薬剤管理指導料が算定できるようになりました※5)。退院後も切れ目のない指導、管理を続けるうえでは、患者さんが生活する地域における保険薬局の薬剤師が果たす役割は、さらに重要となってきます。
●服薬管理
服薬管理では、患者さんのADLや嚥下機能、認知機能などを評価したうえで、PTPシートがうまく扱えない、薬の種類が多く飲み忘れが不安な患者さんなどには、一包化を提案します。しかし、病識がなく治療に積極的でない患者さんの場合、必ずしも一包化が有効な対策になるとは限りません。心不全の薬物療法の目的(再入院を防ぐ、死亡率を下げるなど)や、指示通りの用法・用量で薬を飲むことの重要性、主治医や薬剤師に連絡すべき副作用などを丁寧に説明することが重要です。

治療を継続するなかで、定期的に残薬の確認や服薬に関して患者さんが困っていること、飲み忘れが起こりやすい時間帯や要因などを聞き出し、服薬を継続できる方法、工夫を提案します。また、服薬が継続できている患者さんに対しては、患者さんが自ら行った工夫などを聞き出してどのような点が良かったのかなどを具体的に説明するとともに、称賛の言葉を伝えましょう。患者さんのモチベーションが上がり、治療への意欲が高まります。
●心不全患者さんのポリファーマシー対策
心不全患者さんの投薬内容を見ると、約半数は循環器疾患以外の薬で、服薬数が多い傾向にあります※6)。ポリファーマシーは予後不良の原因になりますが、心不全の基本薬の中断は心血管に関連するイベントの増加につながります※7)。服薬数のみでポリファーマシー問題を考えるのではなく、その患者さんの状況に合わせて必要な薬は正しく服薬を継続できるように支援しましょう。
<文献>
| ※1) |
厚生労働省:循環器病対策推進基本計画.
https://www.mhlw.go.jp/content/10905000/001077712.pdf (2025年6月25日閲覧) |
| ※2) |
厚生労働省:人生の最終段階における医療・ケアの決定プロセスに関するガイドライン.
https://www.mhlw.go.jp/file/04-Houdouhappyou-10802000-Iseikyoku-Shidouka/0000197701.pdf (2025年6月25日閲覧) |
| ※3) |
Gattis, WA et al; Reduction in heart failure events by the addition of a clinical pharmacist to the heart failure management team: results of the Pharmacist in Heart Failure Assessment Recommendation and Monitoring (PHARM) Study. Arch Intern Med, 159 (16): 1939-45 https://pubmed.ncbi.nlm.nih.gov/10493325/ (2025年6月25日閲覧) |
| ※4) |
Schulz, M et al; Pharmacy-based interdisciplinary intervention for patients with chronic heart failure: results of the PHARM-CHF randomized controlled trial. Eur J Heart Fail 21(8):1012-1021. https://pubmed.ncbi.nlm.nih.gov/31129917/ (2025年6月25日閲覧) |
| ※5) |
日本心不全学会:薬剤師による心不全服薬管理指導の手引き 第1版.
https://www.jhfs.or.jp/topics/files/shinhuzenhukuyakukanri_1.pdf (2025年6月25日閲覧) |
| ※6) |
Unlu, O et al;Polypharmacy in Older Adults Hospitalized for Heart Failure. Cir Heart Fall. 13;13 (11): e006977, 2020.
https://pmc.ncbi.nlm.nih.gov/articles/PMC8819498/ (2025年6月25日閲覧) |
| ※7) |
Halliday BP et al; Withdrawal of pharmacological treatment for heart failure in patients with recovered dilated cardiomyopathy (TRED-HF): an open-label, pilot, randomised trial. Lancet. 393(10166): 61-73,2019. https://pubmed.ncbi.nlm.nih.gov/30429050/ (2025年6月25日閲覧) |
| ・ |
日本循環器学会/日本心不全学会:2025 年改訂版 心不全診療ガイドライン.
https://www.j-circ.or.jp/cms/wp-content/uploads/2025/03/JCS2025_Kato.pdf (2025年6月25日閲覧) |
| ・ | 佐藤幸人:心不全多職種介入の基礎知識46.文光堂,2024. |
| ・ | 大舘祐佳:特集 増悪を防ぐ!連携のポイントを掴み、実践する、心不全フォローアップ 急性増悪を防ごう!薬剤師のフォローアップが欠かせない問題にアプローチ2 #服薬アドヒアランスが低い.薬局,南山堂,76(3):70-74,2025. |

兵庫県立尼崎総合医療センター循環器内科科長/副院長
佐藤 幸人先生
1987年京都大学医学部卒業。94年同大大学院卒業。2001年京都大学循環器内科助手、04年兵庫県立尼崎病院循環器内科医長、07年同科部長、23年より現職。研究テーマは心不全、バイオマーカー、チーム医療など。
この記事は2025年7月現在の情報となります。