心不全患者さんに対する多職種チーム介入の効果
心不全治療は、薬物療法、運動療法、栄養管理をはじめ、日々の体調管理や生活面、社会的な支援など、各職種がチーム一体となって介入することで、入院回避・死亡率の改善をはじめQOL維持、身体機能の改善などの効果があることがわかっています(表1)。
表1 心不全チーム医療の効果※1
| ・ | 入院回避・死亡率の改善 |
| ・ | 医療コスト削減 |
| ・ | 身体機能改善 |
| ・ | QOL維持 |
| ・ | 在院日数の短縮 |
| ・ | ガイドライン遵守率の上昇(under use, under dose問題) |
このなかで薬剤師が主に関係しているのはガイドライン遵守率の上昇ですが、これも薬剤師単独ではなく、チームによる介入の効果が大きいといえます。
――貴院の心不全チームではどのように多職種間で連携をはかっているのでしょうか。
当院ではCCU(Coronary Care Unit)で毎朝チームカンファレンスを、病棟でも週1回の心不全チームカンファレンスを開催しています。このほか、患者さんごとにEXCELファイルをつくり、電子カルテで情報を共有しています。
また、各職種が患者さんの服薬や生活面、リハビリテーション、栄養管理などにトータルでかかわっていく心不全チーム医療では、「慢性心不全手帳」のようなチーム医療支援サポートツールの活用が有効だと考えています。「慢性心不全手帳」を用いて患者指導を行ったり患者さん自身が記録したりすることで、患者さんが服薬や生活習慣の改善、急性増悪の予防などの重要性をより深く理解できるようになります。
慢性心不全手帳はこちらからダウンロードできます
心不全チームにおける薬剤師の介入効果
――心不全チームにおける薬剤師の役割について教えてください。
心不全チームにおける薬剤師の役割は大きくわけて2つあります。ひとつは患者さんの服薬アドヒアランス向上、もうひとつはCCU患者さんのせん妄予防、重症心不全患者さんの緩和ケア、不安、不眠、便秘などの症状緩和に対する薬の助言・専門知識の指導を行うことです。
薬剤師が他職種と連携して薬物療法を行うことは、β遮断薬やACE阻害薬といった薬と同等の心不全の入院減少の効果があります※2。また、外来心不全患者さんに対する薬剤師の介入効果を検証したPHARM試験では退院後90日の入院回避率が約10%と高い割合となっていました※3。海外ではこのような心不全チームにおける薬剤師の介入効果について多くのエビデンスが蓄積されていますが、日本では看護師やリハビリ職などに比べ、薬剤師が活躍している心不全チームは少ないのが現状です。チームにおける薬剤師の存在価値を薬剤師自身も認識できていないのではないかと感じることがあります。
――今後、心不全チームで薬剤師に期待することを教えてください。
海外での研究からも明らかなように、薬剤師が心不全チームのなかで活躍することは、患者さんにとって大きなメリットとなります。だからこそ薬剤師にはもっと自信を持って患者指導にあたってもらいたいですし、チーム内のスタッフに対して、緩和ケアや便秘、不眠などで使用する薬に関するレクチャーも積極的にやってほしいと思います。
また、心不全は多職種によるトータルな疾病管理が重要な疾患です。栄養管理や生活面、リハビリテーションなど、いくつかの職種による指導との一体化が求められるため、薬剤師も薬に関する指導だけでなく、水分や塩分の制限、禁煙などの大切さについても理解を深め、患者さんに伝えてもらいたいと思います。薬剤師自身が積極的にチーム内で活躍することによる、心不全チーム医療の質向上の相乗効果に期待しています。
――心不全チーム医療の今後の課題としてはどのようなことがあげられますか。
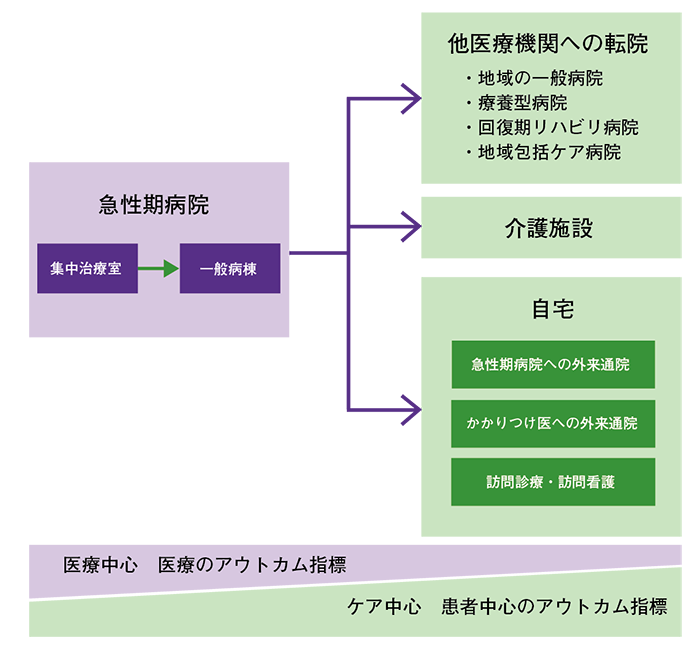
院内連携については全国的に取り組みが進んできているという手ごたえを感じていますが、今後さらに重要となるのが院外連携です。心不全の患者さんは急性期病院から退院後に、転院や介護施設への入所、在宅など療養の場が移ります(図1)。療養の場が移ることで、アウトカム指標を医療から患者ケアにシフトしていく必要がありますが、院外に療養の場が移った後、リアルタイムに情報共有ができず、チーム医療が分断されてしまっているのが現状です。
患者さんの生活、療養の場が移ってもチーム医療が継続できるようにすること、とくに介護施設での疾病管理プログラムの継続は重要な課題だと感じています。介護報酬の看取り介護加算を算定する介護施設も増えていますが、今後は介護施設においても疾病管理プログラムに基づいた患者指導の実施を算定できるようにするなどの行政の介入も必要だと考えています。
図1 心不全患者さんの療養の場の移動
心不全チームと緩和ケア
――心不全をはじめとする循環器疾患に対しては、終末期のチーム医療としての重要性も高まっています。心不全患者さんの緩和ケアについて教えてください。
終末期の緩和ケアと聞くと、医師や薬剤師は薬による症状や痛みの緩和と考えがちですが、もっとも重要なのは、「患者さんの視点からみた心不全」を理解することです。終末期の患者さんは、入浴や着替え、買い物、家族や友人との交流ができなくなる、経済的に困窮するといったさまざまなことで困っています。こうした患者さんの全人的苦痛に対してチームでかかわりながら、最後に身体的な苦痛を取り除くためにモルヒネをはじめとした薬を使っていくというアプローチです。
――心不全の治療と緩和ケアは並行して行うのでしょうか。また、心不全チームと緩和ケアチームの協働について教えてください。
既存の心不全治療薬、たとえばβ遮断薬やACE阻害薬などの薬を中止すると心機能が悪化することがわかっています。そのため、既存の治療薬については血圧や腎機能に応じて用量を調整しながら最後まで継続するのが基本です。これはポリファーマシーがあっても同様です。
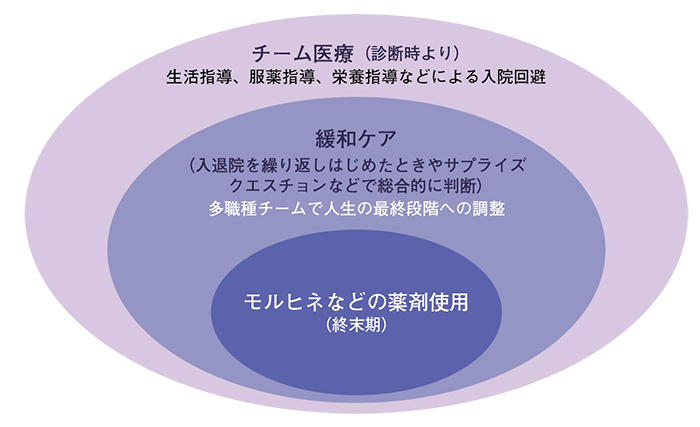
がんの終末期は緩やかに全身状態が低下していくのに対して、心不全の終末期は急激に病状が悪化するという違いがあり、心不全チームとがんの緩和ケアチームの協働が困難です。欧米でも同様の課題がありましたが、最近では心不全チームのなかに緩和ケアの概念を加えて心不全チームが対応する例が多く、症状緩和が困難な事例に対してはがんの緩和ケアチームの助言を受けるという2段構えになっているようです。当院でも心不全の緩和ケアは心不全チームが対応し、困難な事例はがんの緩和ケアチームに依頼するという流れになっています(図2)。
図2 心不全チーム医療における緩和ケア
――在宅で終末期を過ごす患者さんの心不全緩和ケアについて教えてください。
患者さんが自宅で緩和ケアを受けていると、在宅看取りになるケースが多くなります。現在は心不全の緩和ケアは入院して看取る方向ですが、欧米の状況を見る限り、将来的には地域のクリニックや調剤薬局の薬剤師などと協働し、在宅で緩和ケアを提供しながら看取りまで行うという方向になるでしょう。在宅に緩和ケアがシフトしていくことで、調剤薬局の薬剤師の役割もさらに大きくなるものとみられます。
また、在宅で訪問診療を行う医師と訪問看護師、薬剤師の説明に齟齬があると患者さんや家族は混乱します。院外で各職種がボランティアのように個別にやりとりをしているチームでは継続性が担保できません。地域包括支援センターなどの行政の介入だけでなく、多職種介入情報共有アプリなどを活用して院内外のチームで情報共有をはかっていくような取り組みも求められます。
本記事は2023年10月に取材したものです。
循環器疾患の病態と治療「心不全」の解説はこちら
<文献>
| ※1 | Fonarow “Clinic Model of Heart Failure Care”, in Moser, Riegel Improving Outcomes in HF Aspen Press 2001 |
| ※2 |
Parajuli DR, Kourbelis C, Franzon J, et al. Effectiveness of the Pharmacist-Involved Multidisciplinary Management of Heart
Failure to Improve Hospitalizations and Mortality Rates in 4630 Patients: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. J Card Fail 2019; 25: 744-756. |
| ※3 |
Gattis WA, Hasselblad V, Whellan DJ, O'Connor CM. Reduction in heart failure events by the addition of a clinical pharmacist to
the heart failure management team: results of the Pharmacist in Heart Failure Assessment Recommendation and Monitoring (PHARM) study. Arch Intern Med 1999;159:1939-45. |

兵庫県立尼崎総合医療センター循環器内科科長/副院長
佐藤 幸人先生
1987年京都大学医学部卒業。94年同大大学院卒業。2001年京都大学循環器内科助手、04年兵庫県立尼崎病院循環器内科医長、07年同科部長、23年より現職。研究テーマは心不全、バイオマーカー、チーム医療など。