慢性心不全が「調剤後薬剤管理指導料」の対象になった背景
慢性心不全に対しては、急性期病院を中心に多職種からなる心不全チームでの管理が成果をあげていますが、さらに再入院率を下げ、予後を改善するためには急性期から回復期、慢性期までのシームレスな医療提供体制の構築が求められています。
――2024年の調剤報酬改定で「調剤後薬剤管理指導加算」が廃止され、「慢性心不全」を対象疾患に含む「調剤後薬剤管理指導料」が新設されました。その背景を教えてください。
近年、心不全は高齢化の進展とともに罹患率が上昇しており、「心不全パンデミック」と呼ばれる状況にあります。こうした状況を受けて、令和5年3月に公表された第2期循環器病対策推進基本計画のなかでもさまざまな施策が打ち出されました。また、これまでに行われてきたアンケート調査などにより、薬剤師の先生が患者さんの服薬管理や指導に関して関心を寄せており、心不全を今後克服すべき疾患として認識していることが示唆されたと聞いています。こうした背景から、これまでの糖尿病患者さんを対象にした「調剤後薬剤管理指導加算」が廃止され、新たに糖尿病患者さんと慢性心不全患者さんを対象にした「調剤後薬剤管理指導料」が新設されました(図1)。これは、急性期病院退院後のシームレスな心不全医療の提供体制を構築し、再入院を減らすための重要な施策のひとつといえるでしょう。
図1 調剤後薬剤管理指導料の概要
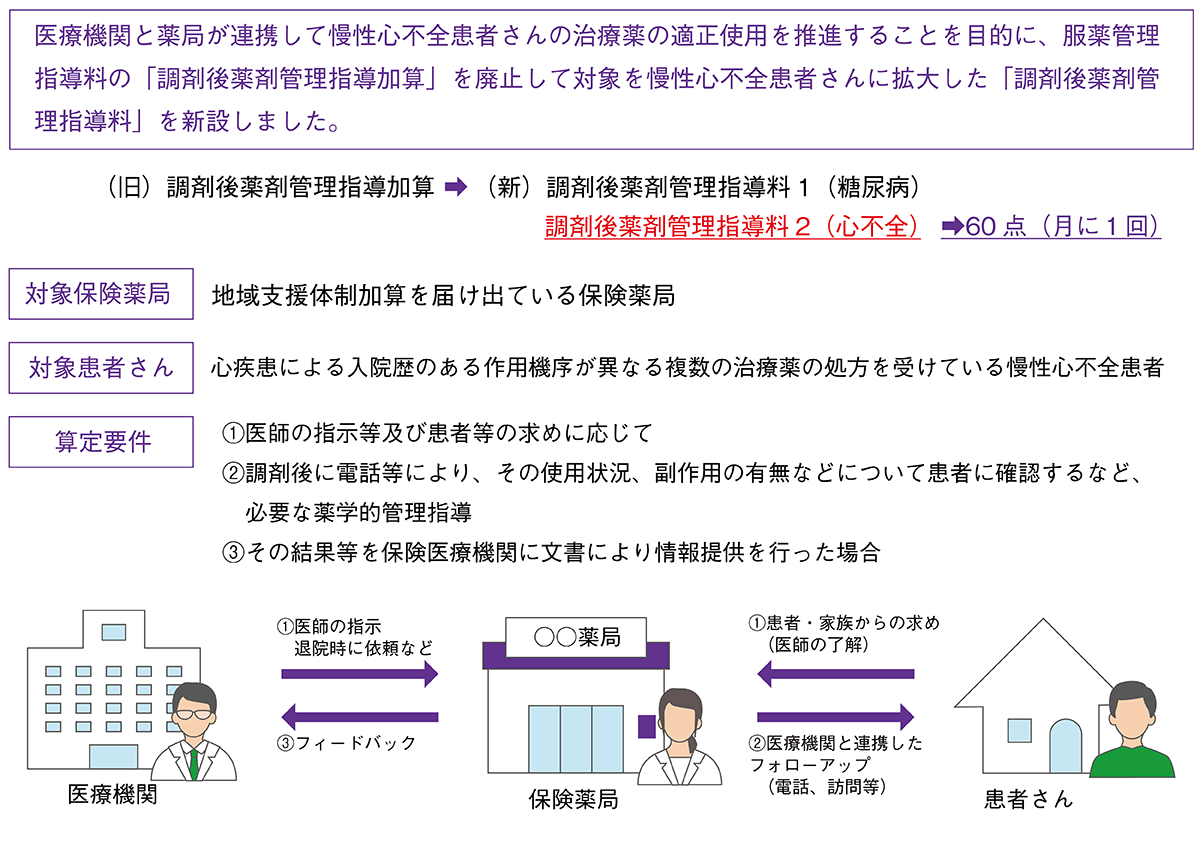
厚生労働省保険局医療課:令和6年度診療報酬改定の概要【調剤】 P.59.より一部改変
https://www.mhlw.go.jp/content/12400000/001238903.pdf
慢性心不全に対しても「調剤後薬剤管理指導料」が算定できることになったことを受け、薬局薬剤師が心不全フォローアップを担ううえで必要な知識の不足などを補完することなどを目的に、日本心不全学会と日本薬剤師会が協働して『薬剤師による心不全管理指導の手引き第1版』を発行しました。
日本心不全学会・日本薬剤師会編:薬剤師による心不全服薬管理指導の手引き第1版
手引きの作成にあたって薬剤師の先生と議論を重ねるなかで、「心不全についてあまりよく知らない」という声が聞かれました。そのため、この手引きでは薬剤情報連携フローや実務、情報提供に必要なフォローアップシートや薬剤情報などについての解説、Q&Aなどの実践的な内容に加え、心不全という病態や薬剤の選択などについても理解を深められる内容となっています。
薬局薬剤師による心不全フォローアップ
――薬局薬剤師が地域で心不全フォローアップを担うことについて、どのような役割を期待されていますか。
病病連携や病診連携については、さまざまな施策や啓発活動によってある程度のところまでは体制を確立できたと思います。しかし、心不全の患者さんをシームレスに管理するという点においては急性期病院間であっても情報共有がうまくいっていないケースもありますし、病診連携においてはなおさらです。
これまで非専門医の近隣の調剤薬局では心不全患者さんの薬剤情報の管理を行う機会が少なかったかもしれませんが、心不全患者さんの増加に伴い、循環器専門医だけでなく非専門医にも心不全患者さんの受け入れが求められています。薬局薬剤師は、さまざまな疾患の患者さんの服薬指導・管理を行っているため、急性期病院の心不全チームの薬剤師と同じような役割を担うことは難しいかもしれませんが、調剤後薬剤管理指導料の新設を機に、病診連携の隙間を埋める役割を担ってくれることを期待しています。急性期からのシームレスな心不全治療の実践が再入院の予防にもなり、生命予後の延長にもつながると思います。
――薬局薬剤師が心不全フォローアップを担ううえでの課題について教えてください。
服薬管理だけでなく、食事をはじめとする生活習慣などにも踏み込んで包括的な指導を行うためには、より一層、心不全の病態についての理解を深めていただく必要があると思います。
また、具体的な指導を行ううえで必要になるのが患者さんの生活背景です。独居なのか、配偶者がいるのか、近隣にケアを担う家族(子ども世帯など)がいるのか、認知症はあるのかなどを踏まえて具体的な指導を行うことが重要です。
服薬指導のポイントと受診勧奨のタイミング
――心不全フォローアップではどのような点に注意すべきでしょうか。受診勧奨のタイミングなどについても教えてください。
患者さんが薬をきちんと飲めているのかどうか、患者さんはいまどのような状態にあるのかといった情報は、薬学的管理を行うにあたっても重要なものです。そのうえで適切な服薬指導を行うことが「調剤後薬剤管理指導料」の算定にもつながりますので、患者さん、薬剤師双方のメリットとなるでしょう。
実際の患者さんへの聞き取りでは、「体重が短期間で2kg増加した」「安静にしているときにも息切れを感じる」「夜間に息苦しくて寝つけない」といった症状の確認がポイントとなります。これらの症状があれば、心不全が進行している可能性があるため、医師にフィードバックしてください。また、高低にかかわらず血圧の変動が大きい、心拍数が多いといった、これまでの経過と変わった点がないかという点にも注意しましょう。日本心不全学会が発行している『心不全手帳』に記録された情報を毎回確認して症状や血圧などの変化がある場合には、受診を勧めてください。
日本心不全学会:心不全手帳(第3版)
――患者さんへの服薬指導のポイントを教えてください。
生活習慣の乱れや怠薬は疾患のコントロール不良につながります。たとえば、利尿薬のように「むくみが取れた」「息苦しさが緩和された」といった症状の緩和が実感できる薬は患者さんが服薬の必要性を理解しやすいものの、β遮断薬やACE阻害薬、ARB、ARNIなど、心不全で使われる薬の多くは長期的な心臓の保護効果を期待して処方されています。医師が短い診察時間のなかで説明をしても、患者さんが服薬の重要性を認識しにくく、怠薬につながりやすいため、なぜこの薬が患者さんにとって必要なのかを丁寧に伝えてもらいたいと思います。
かかりつけ薬局は患者さんの生活圏にあることが多く、患者さんにとっても薬局薬剤師は身近な存在でしょう。フェイス・トゥ・フェイスを基本に、信頼関係を構築しながら必要に応じて食生活などにも踏み込んで指導してください。こうした関わりが最終的には患者さんの心不全の急性増悪の予防に寄与していくと考えます。
――薬薬連携にはどのようなことを期待されていますか。
以前から当院と近隣の聖隷浜松病院、聖隷三方原病院などは、SHIZUCoPという心不全連携シートを用いて転院先の病院やかかりつけ医に情報提供を行い、情報共有を軸としたシームレスな包括的心不全診療を行ってきました。しかし、院外の薬局に対してはこうした情報共有のツールはないのが現状です。『心不全手帳』を情報共有に活用するのも一つの方法ですが、『薬剤師による心不全管理指導の手引き第1版』のなかでも示されているように、薬剤管理サマリーなどのツールの活用を進めていくのがよいのではないでしょうか。
薬局薬剤師は急性期医療に携わる機会があまりなく、これまでは情報共有の重要性を感じる場面が少なかったかもしれませんが、今後地域の薬剤師が心不全の病態や包括的な管理を学ぶ場が増え、薬剤師間のコミュニケーションが充実することを期待しています。
本記事は2024年12月に取材したものです。
循環器疾患の病態と治療「心不全」の解説はこちら
<文献>
| ・ |
厚生労働省:循環器病対策推進基本計画(令和5年3月).
https://www.mhlw.go.jp/content/10900000/001077175.pdf (2025年6月27日閲覧) |
| ・ |
日本心不全学会・日本薬剤師会編:薬剤師による心不全服薬管理指導の手引き第1版.
https://www.jhfs.or.jp/topics/files/shinhuzenhukuyakukanri_1.pdf (2025年6月27日閲覧) |
| ・ |
日本心不全学会:心不全手帳(第3版)
https://www.jhfs.or.jp/topics/shinhuzentecho.html (2025年6月27日閲覧) |

浜松医科大学 内科学第三講座 教授
前川 裕一郎 先生
1995年慶應義塾大学医学部卒業。同大学循環器内科助手、助教、講師を経て、2017年より現職。日本内科学会認定総合内科専門医・内科指導医、日本循環器学会認定循環器専門医、日本心血管インターベンション治療学会専門医・施設代表医、日本心不全学会理事ほか。専門分野は虚血性心疾患および肥大型心筋症に対するカテーテルインターベンション、肥大型心筋症。