デバイスの改良によるステント血栓症
リスクの減少と出血リスク
虚血性心疾患で冠動脈インターベンション(PCI)を受けた患者さんに対しては、血栓イベントやステント血栓症予防を目的に、抗血小板薬2剤併用療法(DAPT)を一定期間行うのが基本です。しかし、抗血小板薬には出血リスクがあることから、患者さんの血栓リスクと出血リスクを見極めたうえで適切な投与期間を設定することが重要となります。なかでも心房細動を合併し、抗凝固療法を受けている患者さんは出血リスクが高く、ほかの出血リスク因子も踏まえて治療を進めていく必要があります。
――PCI後の血栓リスクを高める要因としてはどのようなものがあげられるのでしょうか。
主な要因としては、(1)DAPTの期間、(2)ステント、(3)手技の3つがあげられます。DAPTは患者さんの状況に応じて適切な投与期間を設定することが血栓リスクを抑える重要なポイントになります。また、患者さんによってはいくつかの病変があり、複数のステントや長いステントを留置するケースがあります。この場合には手技も複雑になるため、血栓リスクが高くなります。もちろん、急性冠症候群の患者さんと安定狭心症の患者さんでは急性冠症候群のほうが高リスクになりますし、ステント血栓症の既往歴がある、服薬アドヒアランスが低いといったことも血栓リスクを高めます。
――出血リスクを高める要因としてはどのようなものがあげられるのでしょうか。
出血リスクの評価では、学術研究コンソーシアム(ARC)による「ARC-HBR 評価基準」、または日本循環器学会が策定した「日本版HBR評価基準」が参考になります。この評価基準には主要評価項目と副次評価項目があり、抗凝固薬長期服用中であること、高度腎機能障害、高度貧血、低体重・フレイルなどの主要評価項目に1つでも該当する人、または75歳以上の高齢者や軽度腎機能障害、軽度貧血、NSAIDs・ステロイドの長期服用などの副次評価項目を2つ以上満たす人は高出血リスクとなります。実際にPCIを受ける患者さんの6割が高出血リスクに該当するといわれています。
なかでも高齢者、軽度の腎機能障害、軽度貧血の3つは高出血リスク原因の7~8割にのぼります。腎機能が低下した患者さんは貧血になりやすく、これだけで2つ以上の評価項目を満たしていることになります。
――血栓リスクと出血リスクはどちらの評価が優先されるのでしょうか。
血栓リスク、出血リスクともに高い患者さんの場合、出血リスクを優先するのが一般的です。その理由のひとつに、ステントの技術進歩があります。第一世代のステントはステント血栓症の発生率が高く、血栓症のリスクを少しでも抑えるために長期のDAPTが行われてきました。しかし現在では高いコーティング技術のステントが開発され、医師の手技の熟達度も上がっていることから、第一世代のステントを使用していたころに比べて血栓リスクは大幅に減少しています。また、ステント間の差異もほとんどありません。
もうひとつの理由は、出血性合併症による予後への影響です。出血はそれ自体が致命的なイベントとなり得るだけでなく、間接的な死亡リスクも高めます。間接的なリスクとしては、抗血小板薬の中断による血栓症リスクの増大、出血や輸血に伴う合併症の増加などがあります。そのため、現在は出血リスクを避けることを優先したうえで適切なDAPT期間を設定するのが基本となっています。
――PCI後の抗血栓療法はどのように進められるのでしょうか。
PCI後の抗血栓療法は、日本循環器学会の「2020年 JCSガイドライン フォーカスアップデート版冠動脈疾患患者における抗血栓療法」で示されているように、高出血のリスクと経口抗凝固薬服用の有無、血栓リスクの有無によって期間の目安が設けられています(図)。出血リスクが高い患者さんの評価基準が策定されたことで適切な評価のもと処方や抗血栓療法の期間を設定できるようになりました。
図 高出血リスク(HBR)をふまえたPCI施行後の抗血栓療法
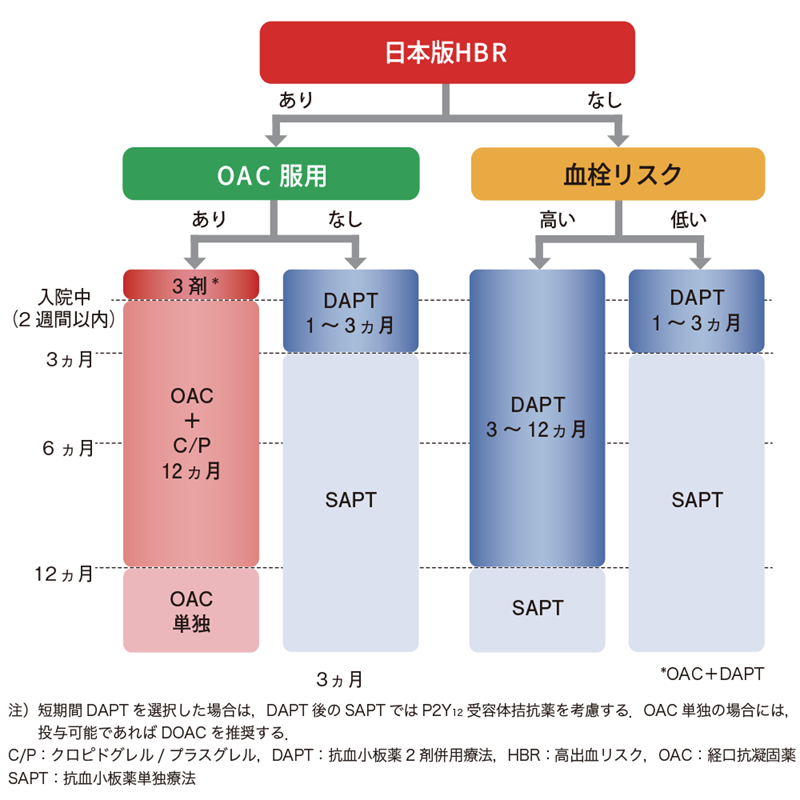
日本版HBRについては、日本循環器学会「2020年JCSガイドライン フォーカスアップデート版 冠動脈疾患患者における抗血栓療法 表10参照
心房細動合併虚血性心疾患の抗血栓療法については、日本循環器学会/日本不整脈心電学会合同ガイドライン「2020年改訂版 不整脈薬物治療ガイドライン」第5章3.5「虚血性心疾患合併心房細動の抗凝固療法」の図14を参照
【出典】日本循環器学会:2020年JCSガイドライン フォーカスアップデート版 冠動脈疾患患者における抗血栓療法
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/04/JCS2020_Kimura_Nakamura.pdf (2026年3月23日閲覧)
血栓リスク、出血リスクがともに低い患者さんや、高出血リスクでも非抗凝固薬服用の患者さんの場合、1~3か月DAPTを行った後は抗血小板薬単独療法(SAPT)に移行するのが基本となります。また、高出血リスクに該当しない高血栓リスクの患者さんは、それよりも長い3~12か月のDAPT後にSAPTに移行します。非抗凝固薬服用患者さんに対するDAPTの期間については血栓リスク、出血リスクにかかわらず、科学的根拠に基づき短期のDAPTが設定されています。この分野では、ステント血栓症リスクの改良に合わせてDAPTの短縮化の検討が行われてきました。さまざまな研究報告によりこのような指針が作成されたといえるでしょう。
抗凝固薬服用中の患者さんに対する
抗血栓療法の実際
――抗凝固薬服用中の患者さんの抗血栓療法についてお教えください。
抗凝固薬服用中の患者さんはDAPT併用で大出血リスクが高く年4%以上で発生するといわれており、非高出血リスクでDAPT服薬中の患者さんに比べ、そのリスクは約3倍にものぼるとされています。また、出血リスクを複数有している患者さんはさらに出血リスクが高くなる点にも注意が必要です。
心房細動の合併によって抗凝固薬を服用している患者さんは、PCI後も塞栓症防止として抗凝固薬を継続する必要があります。そのため、入院中に抗凝固薬とDAPTの3剤併用を2週間程度行い、以降は抗凝固薬とP2Y12受容体拮抗薬の2剤併用を12か月行うのが現在の標準となっています。また2剤併用終了後は、抗凝固薬(DOAC)単剤に切り替えることが血栓イベント、出血イベントを減少させ、死亡率を下げることがAFIRE試験によって明らかになっています※1)。
ただし、抗凝固薬とP2Y12受容体拮抗薬の2剤併用をいつまで行うべきについては、まだ検討の余地があります。この課題については現在も研究が進められており、今後はガイドライン等でも現在の基準である12か月より短縮する可能性があります。
PCI後の患者さんに対する
服薬指導のポイント
――出血リスクが高い患者さんかどうかについては、どのような情報を収集し、指導につなげていけばよいのでしょうか。
近年、安全な薬物療法を進めるために院外処方箋に血液検査の情報を記載する取り組みが進められています。血液検査のeGFR値で腎機能を、ヘモグロビン値で貧血の有無を確認してもらうこと、年齢や抗凝固薬を服用しているかどうかをみてもらうことで出血リスクが高い患者さんかどうかを確認してください。
出血リスクが高い高齢者への指導で重要となるのが、転倒予防への取り組みです。出血の原因となる外傷リスクを避けてもらうことが重要になります。また、身体の表面に現れない出血も注意が必要です。高齢者は整形外科を受診している人も多く、NSAIDsを処方されている患者さんも少なくありません。NSAIDs潰瘍は出血があっても痛みなどの症状が出ないため、便が黒いなど出血のサインを伝えることも大切です。体表面の出血は時間がかかっても必ず止血できますが、深部の損傷や外傷でも目に見えない出血が生じることもあります。血圧が下がる、冷や汗が出るといった症状が出る場合にも医療機関の受診を勧めましょう。
――転倒の予防という点では、フレイル対策も重要になると思いますが、患者さんへの聞き取りや観察のポイントはありますか?
フレイルという言葉自体は周知が広がっているものの、認知機能の低下に比べて、身体機能や筋力の低下を自覚できていない患者さんが多いように感じます。私自身が外来診察時に聞き取りを行っているのが、「瓶の蓋は開けられますか?」「手を使わずに椅子から立ち上がることができますか?」「横断歩道を時間内に渡りきれますか?」といった日常生活動作の確認です。薬局の待合室で椅子からの立ち上がり方を見る、生活状況の聞き取りにこのような質問を加えていくことで、患者さんにフレイルを自覚してもらうことが大切です。普段の食事でタンパク質をしっかり摂ること、運動・リハビリテーションを行うなどの生活指導を行うことがフレイルを予防し、転倒からの出血を防ぐことにつながります。
――服薬指導において重要な点、薬剤師に期待することをお教えください。
PCI後の抗血栓療法は、血栓、出血リスクを評価したうえで処方や治療期間を判断しています。これは薬をしっかりと飲んでいただくことを前提としたもので、服薬アドヒアランスが低下してしまうと血栓リスクが上昇してしまいます。
もちろん、患者さんへの服薬指導では出血リスクについてきちんと説明してもらうことが大切ですが、あまり強調しすぎると患者さんの不安が強くなり、自己判断で服薬を中断してしまうことがあります。実際に血栓イベントが多い患者さんは、服薬アドヒアランスが低下していることが多いため、血栓を予防するための重要な治療であることを理解してもらったうえで出血リスクについて丁寧に説明してもらいたいと思います。とくに高齢の患者さんの場合には飲み忘れが多くなるため、残薬のチェックなどによって患者さんの服薬状況を確認し、必要に応じて服薬カレンダーの活用や家族による支援の調整などを行いましょう。
また、薬剤師による服薬指導では、手術や歯科治療時などに休薬が必要かどうかの相談が寄せられることもあると思います。一部の手術を除いては、出血を伴う手術や歯科治療、内視鏡治療などの際にも休薬しない、または必要な場合でも短期間にとどめることとなっています。患者さんの自己判断による休薬を避けるためにも、主治医に必ず確認をするように伝えてください。
本記事は2026年2月に取材したものです。
循環器疾患の病態と治療「虚血性心疾患」の解説はこちら
<文献>
| ※1) |
Yasuda S, Kaikita K, Akao M, et al. AFIRE Investigators. Antithrombotic Therapy for Atrial Fibrillation with Stable Coronary Disease. N Engl J Med; 381: 1103–1113, 2019. https://pubmed.ncbi.nlm.nih.gov/31475793/ (2026年3月23日閲覧) |
(参考)
| ・ |
日本循環器学会:2020年JCSガイドライン フォーカスアップデート版 冠動脈疾患患者における抗血栓療法
https://www.j-circ.or.jp/cms/wp-content/uploads/2020/04/JCS2020_Kimura_Nakamura.pdf (2026年3月23日閲覧) |

東邦大学医学部
循環器疾患低侵襲治療学講座 教授
中村 正人 先生
1982年東邦大学医学部卒業。東邦大学医学部内科学第三講座、Cedars-Sinai Medical Center(Los Angeles, USA)留学などを経て、2007年東邦大学医学部医学科内科学講座(大橋)准教授、2008年に教授に就任。2023年より現職。日本心血管画像動態学会理事長、JET(JAPAN Endovascular Treatment Conference)代表理事、日本循環器学会関東甲信越支部評議員、日本心臓血管内視鏡学会評議員、日本冠疾患学会名誉会員など。